Wat is PCOS?
PCOS is de afkorting van Polycysteus Ovarium Syndroom. Bij PCOS zijn er meerdere (poly) vochtblaasjes (cysten) in de eierstok (ovarium) aanwezig. Hoe het ontstaat is niet bekend. Waarschijnlijk is er niet één oorzaak en zijn er meerdere hormonen bij betrokken.
Bij PCOS (Polycysteus Ovarium Syndroom) zijn de waarden van verschillende hormonen vaak verhoogd:
De waarde van het FSH (Follikel Stimulerend Hormoon), het hormoon dat de eiblaasjes doet rijpen, is bij PCOS onvoldoende. Hierdoor is de rijping van de eiblaasjes verstoord. Het gevolg is dat in de eierstok meerdere, kleine met vocht gevulde blaasjes aanwezig zijn. Dit kan meestal met inwendige echoscopie zichtbaar worden gemaakt. De eisprong blijft vaak uit en er ontstaat onregelmatigheid in de menstruatiecyclus. Vrouwen met een normale menstruatiecyclus hebben ongeveer 13 tot 14 menstruaties per jaar.
Klachten
Bij vrouwen met PCOS is de periode tussen de menstruaties vaak langer dan vijf tot zes weken (oligomenorroe) of blijven de menstruaties een half jaar of langer weg (amenorroe). PCOS kan daarnaast overbeharing en/of acne veroorzaken en gaat vaak samen met overgewicht. Behandeling is nodig om de eisprong op te wekken om zo de kans op zwangerschap te verhogen. Dit kan door afvallen, tabletten en injecties. Afvallen leidt vaak tot het weer spontaan optreden van de eisprong. Omdat PCOS ook een relatie kan hebben met het ontstaan van hart- en vaatziekten, diabetes en eventueel met hoge bloeddruk op latere leeftijd, is afvallen bij overgewicht aan te raden.
Er kan sprake zijn van PCOS als u minstens twee van de volgende drie kenmerken heeft:
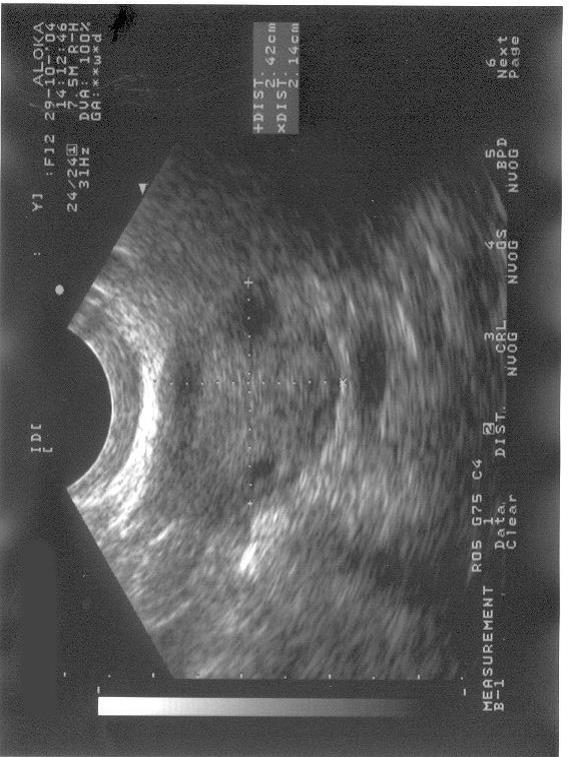
Figuur 1b. Echoscopische afbeelding van een eierstok zoals bij PCOS kan passen.
Meerdere eiblaasjes zijn zichtbaar aan het oppervlak van de eierstok.
Bij PCOS (Polycysteus Ovarium Syndroom) zijn de waarden van verschillende hormonen vaak verhoogd:
- LH (Luteïniserend Hormoon): het hormoon dat de eisprong opwekt.
- testosteron.
- insuline: het hormoon dat de bloedsuikerspiegel regelt.
De waarde van het FSH (Follikel Stimulerend Hormoon), het hormoon dat de eiblaasjes doet rijpen, is bij PCOS onvoldoende. Hierdoor is de rijping van de eiblaasjes verstoord. Het gevolg is dat in de eierstok meerdere, kleine met vocht gevulde blaasjes aanwezig zijn. Dit kan meestal met inwendige echoscopie zichtbaar worden gemaakt. De eisprong blijft vaak uit en er ontstaat onregelmatigheid in de menstruatiecyclus. Vrouwen met een normale menstruatiecyclus hebben ongeveer 13 tot 14 menstruaties per jaar.
Klachten
Bij vrouwen met PCOS is de periode tussen de menstruaties vaak langer dan vijf tot zes weken (oligomenorroe) of blijven de menstruaties een half jaar of langer weg (amenorroe). PCOS kan daarnaast overbeharing en/of acne veroorzaken en gaat vaak samen met overgewicht. Behandeling is nodig om de eisprong op te wekken om zo de kans op zwangerschap te verhogen. Dit kan door afvallen, tabletten en injecties. Afvallen leidt vaak tot het weer spontaan optreden van de eisprong. Omdat PCOS ook een relatie kan hebben met het ontstaan van hart- en vaatziekten, diabetes en eventueel met hoge bloeddruk op latere leeftijd, is afvallen bij overgewicht aan te raden.
Bij wie komt PCOS voor?
PCOS komt voor bij 5 tot 10 procent van alle vrouwen. In sommige families komt het vaker voor. Ook overgewicht speelt een rol. Vrouwen met aanleg voor PCOS, krijgen vaak PCOS als ze dikker worden. Omdat overgewicht tegenwoordig vaker voorkomt, komt PCOS mogelijk ook vaker voor.Er kan sprake zijn van PCOS als u minstens twee van de volgende drie kenmerken heeft:
- Er zijn minder dan 8 menstruaties per jaar (oligomenorroe) of de menstruatie blijft geheel uit (amenorroe).
- U heeft een verhoogde waarde van testosteron en/of verschijnselen die passen bij een verhoogde waarde van het testosteron, zoals acne of overbeharing volgens een mannelijk patroon.
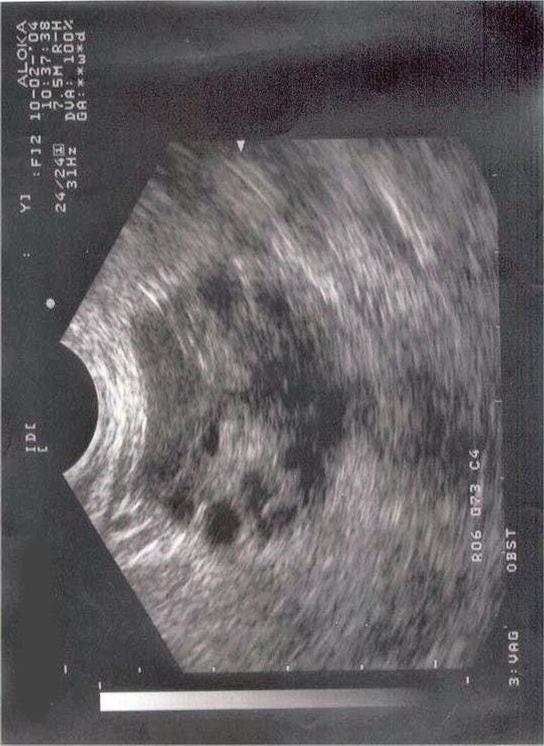
- Bij inwendige echoscopie zijn er meer dan 12 (poly = veel) blaasjes (cysten) in een of beide eierstokken te zien (zie figuur 1a en 1b).

Figuur 1b. Echoscopische afbeelding van een eierstok zoals bij PCOS kan passen.
Meerdere eiblaasjes zijn zichtbaar aan het oppervlak van de eierstok.

Onderzoeken
Bloedonderzoek
U krijgt een bloedonderzoek om na te gaan hoe hoog de waarden zijn van FSH, LH, testosteron, oestrogeen en progesteron, en zo nodig prolactine. Bij afwijkingen vindt eventueel verder onderzoek plaats, onder andere naar de waarden van de bloedsuikers (glucose) en insuline en cholesterol. Of bij hoge waarden van testosteron (mannelijk geslachtshormoon).Echoscopie
Met inwendig of uitwendig echoscopisch onderzoek kunnen de eierstokken worden beoordeeld op het voorkomen van meerdere eiblaasjes. Normaal zijn er tot halverwege de cyclus in elke eierstok 3 tot 8 eiblaasjes (3-10 mm in doorsnede) te zien. Bij PCOS zijn er vaak meer dan 10 tot 12 eiblaasjes in een of beide eierstokken zichtbaar.Wanneer behandelen?
Overgewicht
Als u overgewicht heeft, bestaat er een risico voor uw algehele gezondheid. Afvallen is dan de eerste keus als behandeling en vergroot ook de kans op zwangerschap. Zowel de kans op een spontane zwangerschap als de kans op zwangerschap bij vruchtbaarheidsbehandelingen.
Uitblijven menstruatie
Bij langdurig uitblijven van de menstruatie is het verstandig minstens vier keer per jaar een bloeding op te wekken om het slijmvlies van de baarmoeder af te stoten. Dit om de kans op baarmoederslijmvlieskanker te verminderen. Meestal kan dit gewoon met de pil. U kunt dit met de arts bespreken.
Acne of overbeharing
Bij acne of overbeharing is het afhankelijk van de ernst van de klachten of een behandeling wenselijk is of niet.
AfvallenBij vrouwen met overgewicht is afvallen erg belangrijk. Vaak herstelt de cyclus zich dan en treden spontaan eisprongen op. Bij behandeling met tabletten of injecties verhoogt afvallen de kans op zwangerschap sterk. Vraag om steun als afvallen u zelf niet lukt. Via de huisarts of gynaecoloog kunt u eventueel een verwijzing voor een diëtist krijgen. Naast gezonde voeding is ook voldoende lichaamsbeweging zeer belangrijk.
Tabletten: clomifeen citraat (Clomid)Als eerste medische behandeling wordt clomifeen citraat (Clomid) geadviseerd. Na een (spontane of door medicijnen opgewekte) menstruatie neemt u één of meerdere tabletten, van de 3e tot en met de 7e dag van de cyclus. De eisprong treedt op tussen ongeveer de 13e en 21e cyclusdag. De gehele cyclus mag niet langer duren dan 35 dagen. Om te weten of er een eisprong is, zijn er verschillende methoden:
Bij behandeling met Clomid krijgt ongeveer 80% van de vrouwen een eisprong. Ruim de helft van deze vrouwen wordt zwanger. De kans op een meerlingzwangerschap is bij gebruik van Clomid licht verhoogd. Is de eisprong niet op te wekken of is in 6 tot 12 eisprongen met Clomid een eisprong opgewekt zonder dat er een zwangerschap is ontstaan, dan kan een andere behandeling beter zijn.
Bijwerkingen
Clomid geeft in het algemeen weinig bijwerkingen. Soms kan het stemmingsveranderingen geven: u kunt zich emotioneel voelen, sneller boos of soms depressief. Een enkele vrouw heeft opvliegers. Als behandeling met Clomid geen eisprong geeft, kan het zijn dat de eierstokken ongevoelig zijn voor Clomid. Dit heet Clomidresistentie. Andere behandelingen kunnen dan mogelijk wel een eisprong geven.
Injecties: GonadotrofineBij deze behandeling krijgt u een aantal dagen injecties met:
Als bij echoscopie blijkt dat het nodig is om de dosering aan te passen, regelt de arts dit. Bij 1 tot maximaal 3 eiblaasjes die voldoende rijp zijn, krijgt u een injectie met humaan choriongonadotrofine (HCG) om de eisprong in gang te zetten. Ook deze injectie is onderhuids. De eisprong vindt ongeveer 38-40 uur na deze injectie plaats. De vrijgekomen eicel is 8-12 uur bevruchtbaar. Zaadcellen zijn ongeveer 48-72 uur levensvatbaar. Het is dus verstandig binnen zo'n 12 tot 36 uur na de HCG-injectie gemeenschap te hebben.
Kans op zwangerschap
Met gonadotrofinen treedt in ongeveer 90% van de behandelingen een eisprong op. Bij ongeveer de helft van deze vrouwen ontstaat een zwangerschap.
Bijwerkingen
Bij de behandeling met gonadotrofinen is er een grote kans dat meerdere eiblaasjes tegelijk rijpen. De kans op een meerling is daardoor groter.
Als bij de echo meer dan twee tot drie eiblaasjes zichtbaar zijn die groter zijn dan 15 mm, dan wordt de behandeling afgebroken. U krijgt het advies om geen geslachtsgemeenschap te hebben.
Overbeharing
Bij vrouwen met PCOS heeft de overbeharing een mannelijk patroon, bijvoorbeeld in het gezicht, op de onderarmen of in een lijn vanaf het schaamhaar omhoog naar de navel. U beslist zelf of u overbeharing wilt laten behandelen. Overbeharing is vooral afhankelijk van de gevoeligheid van de haarfollikel voor het testosteron. De waarde van het testosteron kan dus normaal zijn. Hierdoor lukt het niet altijd overbeharing afdoende te behandelen.
Acne op volwassen leeftijd komt vaker voor bij vrouwen met PCOS. Acne kan duidelijk verminderen met het gebruik van de Diane-35 of een andere pil. Geeft dit onvoldoende resultaat, dan kan eventueel verwijzing naar een dermatoloog plaatsvinden.
Verminderde vruchtbaarheid
Door een verminderd aantal cycli waarin een eisprong optreedt, bestaat er bij PCOS een grotere mogelijkheid dat de kans op zwangerschap verminderd is. Het duurt meestal langer voor u om zwanger te wordt.
Miskraam
Vrouwen die zwanger worden na een behandeling voor PCOS hebben een iets grotere kans op een miskraam.
Gevolgen voor de algemene gezondheid
Vrouwen met PCOS hebben mogelijk een verhoogde kans om op latere leeftijd gezondheidsproblemen te krijgen. Meestal treden deze problemen pas rond of na de overgang op. Het gaat om diabetes mellitus type II (suikerziekte), hart- en vaatziekten, hoge bloeddruk en op jonge leeftijd al een verhoogde kans op kanker van het baarmoederslijmvlies (endometriumcarcinoom). Veel van deze problemen hangen samen met overgewicht en een verminderde gevoeligheid voor insuline. Vroegtijdige vaststelling en behandeling kan de gevolgen op lange termijn verminderen.
Diabetes mellitus (type II)
Ongeveer de helft van de vrouwen met PCOS heeft overgewicht. Overgewicht gaat vaak samen met een verminderde gevoeligheid voor insuline. Om de waarde van het glucose op een normaal niveau te houden wordt er meer insuline aangemaakt. Als de waarden van het glucose te hoog blijven, raakt de suikerstofwisseling gestoord en ontstaat er uiteindelijk suikerziekte (diabetes mellitus type II).
Hoge bloeddruk, verhoogd cholesterolgehalte en hart- en vaatziekten
Overgewicht, een hoge waarde van het testosteron en suikerziekte geven een verhoogde kans op een hoge bloeddruk, een verhoogd cholesterolgehalte en hart- en vaatziekten.
Behandeling van deze problemen door afvallen, een dieet, meer beweging en zo nodig door medicijnen verlaagt de kans op schade voor uw lichaam. Uw arts kan u hierbij helpen.
Als u overgewicht heeft, bestaat er een risico voor uw algehele gezondheid. Afvallen is dan de eerste keus als behandeling en vergroot ook de kans op zwangerschap. Zowel de kans op een spontane zwangerschap als de kans op zwangerschap bij vruchtbaarheidsbehandelingen.
Uitblijven menstruatie
Bij langdurig uitblijven van de menstruatie is het verstandig minstens vier keer per jaar een bloeding op te wekken om het slijmvlies van de baarmoeder af te stoten. Dit om de kans op baarmoederslijmvlieskanker te verminderen. Meestal kan dit gewoon met de pil. U kunt dit met de arts bespreken.
Acne of overbeharing
Bij acne of overbeharing is het afhankelijk van de ernst van de klachten of een behandeling wenselijk is of niet.
Welke behandelingen zijn er?
Wilt u zwanger worden, dan zijn verschillende behandelingen mogelijk, zoals:- Afvallen
- Tabletten: clomifeen citraat (Clomid)
- Injecties: gonadotrofine
AfvallenBij vrouwen met overgewicht is afvallen erg belangrijk. Vaak herstelt de cyclus zich dan en treden spontaan eisprongen op. Bij behandeling met tabletten of injecties verhoogt afvallen de kans op zwangerschap sterk. Vraag om steun als afvallen u zelf niet lukt. Via de huisarts of gynaecoloog kunt u eventueel een verwijzing voor een diëtist krijgen. Naast gezonde voeding is ook voldoende lichaamsbeweging zeer belangrijk.
Tabletten: clomifeen citraat (Clomid)Als eerste medische behandeling wordt clomifeen citraat (Clomid) geadviseerd. Na een (spontane of door medicijnen opgewekte) menstruatie neemt u één of meerdere tabletten, van de 3e tot en met de 7e dag van de cyclus. De eisprong treedt op tussen ongeveer de 13e en 21e cyclusdag. De gehele cyclus mag niet langer duren dan 35 dagen. Om te weten of er een eisprong is, zijn er verschillende methoden:
- Het bijhouden van de temperatuur gedurende de cyclus.
- Rond de 21e dag in de cyclus bloedonderzoek doen naar de waarde van het progesteron.
- Voor en na de eisprong een inwendige echoscopie doen.
Bij behandeling met Clomid krijgt ongeveer 80% van de vrouwen een eisprong. Ruim de helft van deze vrouwen wordt zwanger. De kans op een meerlingzwangerschap is bij gebruik van Clomid licht verhoogd. Is de eisprong niet op te wekken of is in 6 tot 12 eisprongen met Clomid een eisprong opgewekt zonder dat er een zwangerschap is ontstaan, dan kan een andere behandeling beter zijn.
Bijwerkingen
Clomid geeft in het algemeen weinig bijwerkingen. Soms kan het stemmingsveranderingen geven: u kunt zich emotioneel voelen, sneller boos of soms depressief. Een enkele vrouw heeft opvliegers. Als behandeling met Clomid geen eisprong geeft, kan het zijn dat de eierstokken ongevoelig zijn voor Clomid. Dit heet Clomidresistentie. Andere behandelingen kunnen dan mogelijk wel een eisprong geven.
Injecties: GonadotrofineBij deze behandeling krijgt u een aantal dagen injecties met:
- Follikel stimulerend hormoon (FSH). Dit wordt in het laboratorium gemaakt (rFSH), of
- Humaan Menopauzaal Gonadotrofine (HMG ). Dit wordt gemaakt uit de urine van vrouwen die de overgang achter de rug hebben.
Als bij echoscopie blijkt dat het nodig is om de dosering aan te passen, regelt de arts dit. Bij 1 tot maximaal 3 eiblaasjes die voldoende rijp zijn, krijgt u een injectie met humaan choriongonadotrofine (HCG) om de eisprong in gang te zetten. Ook deze injectie is onderhuids. De eisprong vindt ongeveer 38-40 uur na deze injectie plaats. De vrijgekomen eicel is 8-12 uur bevruchtbaar. Zaadcellen zijn ongeveer 48-72 uur levensvatbaar. Het is dus verstandig binnen zo'n 12 tot 36 uur na de HCG-injectie gemeenschap te hebben.
Kans op zwangerschap
Met gonadotrofinen treedt in ongeveer 90% van de behandelingen een eisprong op. Bij ongeveer de helft van deze vrouwen ontstaat een zwangerschap.
Bijwerkingen
Bij de behandeling met gonadotrofinen is er een grote kans dat meerdere eiblaasjes tegelijk rijpen. De kans op een meerling is daardoor groter.
Als bij de echo meer dan twee tot drie eiblaasjes zichtbaar zijn die groter zijn dan 15 mm, dan wordt de behandeling afgebroken. U krijgt het advies om geen geslachtsgemeenschap te hebben.
Alternatieve behandelingsmethoden
Als na behandeling met medicijnen geen zwangerschap is ontstaan, is het soms mogelijk op ivf-behandeling (reageerbuisbevruchting) over te gaan. Vrouwen met PCOS hebben een grotere kans op overstimulatie bij ivf.Mogelijke gevolgen van PCOS op korte termijn
Overbeharing
Bij vrouwen met PCOS heeft de overbeharing een mannelijk patroon, bijvoorbeeld in het gezicht, op de onderarmen of in een lijn vanaf het schaamhaar omhoog naar de navel. U beslist zelf of u overbeharing wilt laten behandelen. Overbeharing is vooral afhankelijk van de gevoeligheid van de haarfollikel voor het testosteron. De waarde van het testosteron kan dus normaal zijn. Hierdoor lukt het niet altijd overbeharing afdoende te behandelen.
- Behandeling met tabletten
Meestal wordt cyproteronacetaat gebruikt. Cyproteronacetaat zit onder andere in de Diane-35 pil. U mag pas duidelijk resultaat verwachten na een behandeling van minimaal zes maanden. Gebruikt u cyproteronacetaat, dan mag u niet zwanger worden. Dit middel geeft namelijk een kans op aangeboren afwijkingen. - Cosmetische behandeling
Cosmetische behandeling kan bestaan uit epileren, scheren of harsen, elektro-epilatie of laserepilatie. Bespreek de mogelijkheden met de arts en eventueel met een schoonheidsspecialiste of huidtherapeut. - Laserepilatie
Dit is de nieuwste en de meest effectieve behandeling. Er kunnen echter alleen maar kleine oppervlakken worden behandeld. Vaak is alleen behandeling in het gezicht mogelijk. Bij een donkere huidskleur kan laserepilatie niet worden uitgevoerd. Laserbehandeling wordt (nog) niet of slechts gedeeltelijk vergoed.
Acne op volwassen leeftijd komt vaker voor bij vrouwen met PCOS. Acne kan duidelijk verminderen met het gebruik van de Diane-35 of een andere pil. Geeft dit onvoldoende resultaat, dan kan eventueel verwijzing naar een dermatoloog plaatsvinden.
Verminderde vruchtbaarheid
Door een verminderd aantal cycli waarin een eisprong optreedt, bestaat er bij PCOS een grotere mogelijkheid dat de kans op zwangerschap verminderd is. Het duurt meestal langer voor u om zwanger te wordt.
Miskraam
Vrouwen die zwanger worden na een behandeling voor PCOS hebben een iets grotere kans op een miskraam.
Mogelijke gevolgen van PCOS op lange termijn
Gevolgen voor de algemene gezondheid
Vrouwen met PCOS hebben mogelijk een verhoogde kans om op latere leeftijd gezondheidsproblemen te krijgen. Meestal treden deze problemen pas rond of na de overgang op. Het gaat om diabetes mellitus type II (suikerziekte), hart- en vaatziekten, hoge bloeddruk en op jonge leeftijd al een verhoogde kans op kanker van het baarmoederslijmvlies (endometriumcarcinoom). Veel van deze problemen hangen samen met overgewicht en een verminderde gevoeligheid voor insuline. Vroegtijdige vaststelling en behandeling kan de gevolgen op lange termijn verminderen.
Diabetes mellitus (type II)
Ongeveer de helft van de vrouwen met PCOS heeft overgewicht. Overgewicht gaat vaak samen met een verminderde gevoeligheid voor insuline. Om de waarde van het glucose op een normaal niveau te houden wordt er meer insuline aangemaakt. Als de waarden van het glucose te hoog blijven, raakt de suikerstofwisseling gestoord en ontstaat er uiteindelijk suikerziekte (diabetes mellitus type II).
Hoge bloeddruk, verhoogd cholesterolgehalte en hart- en vaatziekten
Overgewicht, een hoge waarde van het testosteron en suikerziekte geven een verhoogde kans op een hoge bloeddruk, een verhoogd cholesterolgehalte en hart- en vaatziekten.
Behandeling van deze problemen door afvallen, een dieet, meer beweging en zo nodig door medicijnen verlaagt de kans op schade voor uw lichaam. Uw arts kan u hierbij helpen.
Ondersteuning
PCOS kan een belangrijke invloed op uw leven hebben. Onzekerheid of het zal lukken om zwanger te worden, de opgave om af te vallen, de ziekenhuisbezoeken tijdens de behandeling, soms de noodzaak om hormonen te gebruiken en de vaak herhaalde teleurstelling dat een behandeling niet gelukt is. Dit kan allemaal emotioneel zwaar zijn. Ook overbeharing, acne en overgewicht kunnen moeilijk te verdragen zijn. Bespreek uw gevoelens met uw partner, goede vrienden, familie en eventueel op uw werk. Ondersteuning door een arts, psycholoog, diëtiste en/of schoonheidsspecialist en ook contact met lotgenoten kan helpen.Contact
Heeft u nog vragen, neemt u dan contact op met de polikliniek van het Voortplantingscentrum, telefoonnummer (010) 704 01 16 bereikbaar op werkdagen van 08.30 tot 11.30 en van 12.30 tot 15.30 uur.