Over slokdarmafsluiting
Wat is een slokdarmafsluiting?
Een slokdarmafsluiting is een aangeboren afwijking van de slokdarm. Dat wil zeggen dat de afwijking ontstaat tijdens de zwangerschap. Een slokdarmafsluiting is een zeldzame aandoening ( In Nederland worden 40-50 kinderen per jaar hiermee geboren) waarbij de slokdarmverbinding tussen de mond en de maag niet normaal is ontwikkeld. Door de onderbreking kan er bij een slokdarmafsluiting geen speeksel en voedsel van de mond naar de maag. Daarnaast is er vaak een verbinding tussen de slokdarm en de luchtpijp.
Verschillende vormen van slokdarmafsluiting
Er zijn verschillende vormen van een slokdarmafsluiting, zoals u op de figuren hieronder kunt zien. De slokdarmafsluiting waarbij het onderste deel van de slokdarm een verbinding (fistel) heeft met de luchtpijp komt het meest voor. Afwijkingen waarbij meerdere fistels of juist geen fistel voorkomen, zijn zeer zeldzaam.
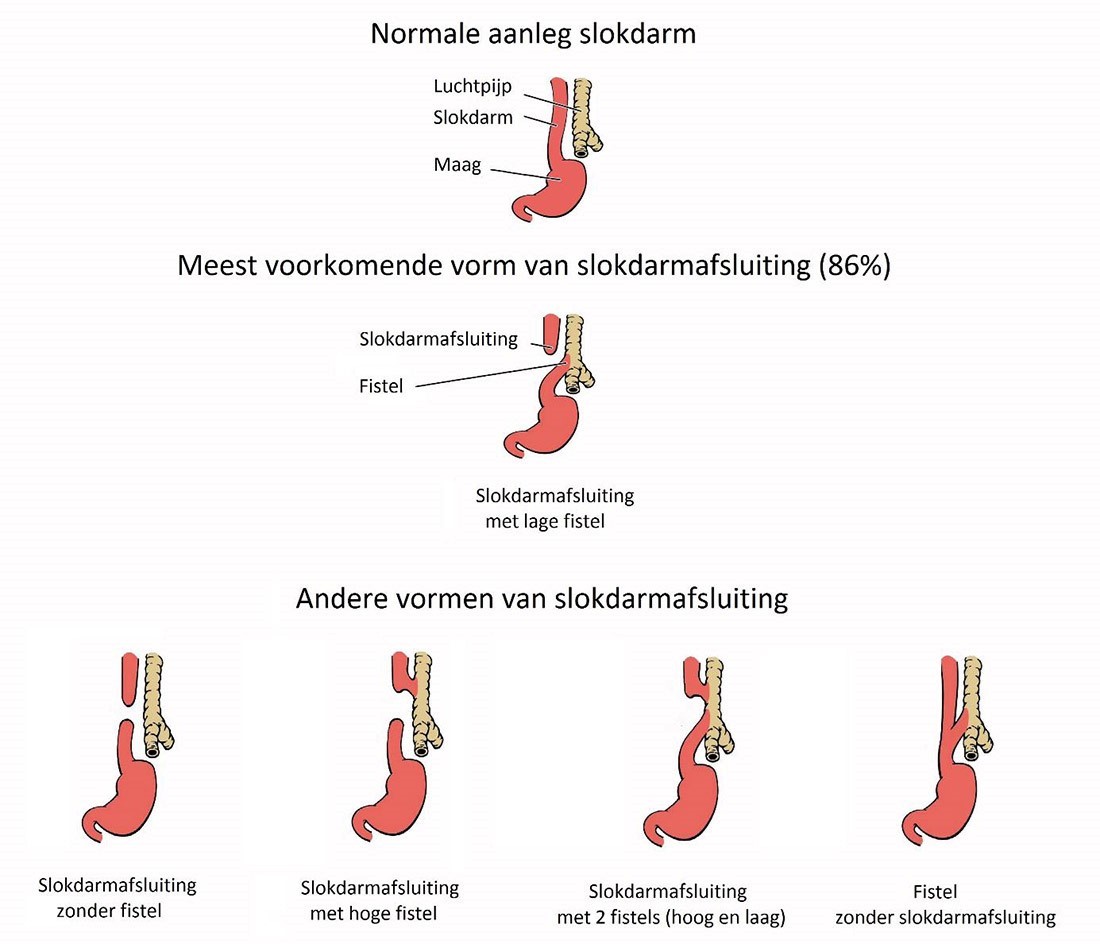

Hoe ontstaat een slokdarmafsluiting
De oorzaak van een slokdarmafsluiting is grotendeels onbekend. Rond de vijfde á zesde week van de zwangerschap worden bij het ongeboren kind de luchtpijp en de slokdarm (samen genoemd is deze fase de oerdarm) van elkaar gesplitst. Het is onbekend waarom de slokdarm en de luchtpijp niet goed splitsen en een kind een slokdarmafsluiting krijgt. Voor de geboorte kan soms een slokdarmafsluiting worden verwacht, maar de aandoening zelf is met een echo niet goed te zien. Een kleine maag en veel vruchtwater kunnen aanwijzingen zijn voor een slokdarmafsluiting bij het kind, omdat het kind in de baarmoeder het vruchtwater niet kan doorslikken. Het komt echter ook regelmatig voor dat de hoeveelheid vruchtwater normaal is, maar dat na de geboorte toch een slokdarmafsluiting wordt ontdekt.
Wat merkt u van een slokdarmafsluiting
Als een pasgeboren kindje niet kan drinken, speekselbellen op de lippen heeft (bellen blaast) en zich verslikt in de voeding, kan dit wijzen op een slokdarmafsluiting.
Door de afgesloten slokdarm levert drinken direct na de geboorte problemen op. Bij het doorslikken raakt het bovenste deel van de slokdarm vol met speeksel en voeding. De voeding stapelt zich op, loopt vervolgens over en kan in de luchtwegen terecht komen. Heftig hoesten, benauwdheid en eventueel blauw worden kunnen het gevolg zijn.
Om zekerheid te krijgen of er sprake is van een slokdarmonderbreking test de arts de doorgang van de slokdarm met een dun slangetje (sonde) via de neus of de mond van het kind. Bij een slokdarmafsluiting komt het slangetje niet in de maag terecht, maar blijft het steken of krult het op. Op een röntgenfoto is dan ook te zien dat de sonde niet naar de maag loopt, er is waarschijnlijk een slokdarmafsluiting aanwezig. Het kind wordt dan doorgestuurd naar een expertisecentrum (Rotterdam, Utrecht of Amsterdam) voor de behandeling van de slokdarmafsluiting.
Door de afgesloten slokdarm levert drinken direct na de geboorte problemen op. Bij het doorslikken raakt het bovenste deel van de slokdarm vol met speeksel en voeding. De voeding stapelt zich op, loopt vervolgens over en kan in de luchtwegen terecht komen. Heftig hoesten, benauwdheid en eventueel blauw worden kunnen het gevolg zijn.
Om zekerheid te krijgen of er sprake is van een slokdarmonderbreking test de arts de doorgang van de slokdarm met een dun slangetje (sonde) via de neus of de mond van het kind. Bij een slokdarmafsluiting komt het slangetje niet in de maag terecht, maar blijft het steken of krult het op. Op een röntgenfoto is dan ook te zien dat de sonde niet naar de maag loopt, er is waarschijnlijk een slokdarmafsluiting aanwezig. Het kind wordt dan doorgestuurd naar een expertisecentrum (Rotterdam, Utrecht of Amsterdam) voor de behandeling van de slokdarmafsluiting.
Welke onderzoeken gaan we doen?
Uw kind wordt opgenomen op de intensive care voor kinderen(ICK) en hier worden röntgenfoto’s gemaakt van de buik en borst om alles goed in kaart te brengen en het type slokdarmafsluiting vast te stellen.
Daarnaast wordt onderzoek ingezet naar eventuele bijkomende aandoeningen en zo wordt vastgesteld of er sprake is van een VACTERL-associatie. De VACTERL-associatie is het samen voorkomen van aandoeningen van verschillende delen van het lichaam:
Als een kind naast de slokdarmafsluiting drie of meer van deze afwijkingen heeft, is er sprake van een VACTERL-associatie. Sommige onderzoeken vinden plaats voor de hersteloperatie van de slokdarmafsluiting en sommige onderzoeken zullen pas na de operatie plaatsvinden.
Tijdens de eerste ingreep, maar voordat de echte herstel operatie plaatsvindt, beoordeelt de keel- neus- en oor(KNO)-arts of er sprake is van slapte van de luchtpijp (tracheomalacie) en waar de eventuele verbinding (fistel) tussen de slokdarm en luchtpijp zich bevindt.
Daarnaast wordt onderzoek ingezet naar eventuele bijkomende aandoeningen en zo wordt vastgesteld of er sprake is van een VACTERL-associatie. De VACTERL-associatie is het samen voorkomen van aandoeningen van verschillende delen van het lichaam:
- Vertebrale afwijkingen (afwijkingen van het wervelkolom)
- Anorectale malformatie (de anus en het onderste uiteinde van de darm zijn niet correct gevormd)
- Cardiale afwijkingen (aangeboren hartafwijkingen)
- Tracheo-oesofageale fistel (een verbinding tussen de luchtpijp en slokdarm)
- Esofagus atresie (slokdarm afsluiting)
- Renale afwijkingen (nieraandoeningen)
- Ledemaat afwijkingen (vooral afwijkingen aan de hand en onderarm)
Als een kind naast de slokdarmafsluiting drie of meer van deze afwijkingen heeft, is er sprake van een VACTERL-associatie. Sommige onderzoeken vinden plaats voor de hersteloperatie van de slokdarmafsluiting en sommige onderzoeken zullen pas na de operatie plaatsvinden.
Tijdens de eerste ingreep, maar voordat de echte herstel operatie plaatsvindt, beoordeelt de keel- neus- en oor(KNO)-arts of er sprake is van slapte van de luchtpijp (tracheomalacie) en waar de eventuele verbinding (fistel) tussen de slokdarm en luchtpijp zich bevindt.
Over de behandeling
Welke behandelingen zijn er?
Bij de geboorte
Direct na de geboorte wordt veel onderzoek gedaan naar de aandoening en eventueel bijkomende aandoeningen. De kinderchirurg en kinder intensivist begeleiden dit traject. Indien andere afwijkingen worden geconstateerd, kan het nodig zijn om andere specialisten in de zorg voor uw kind te betrekken. Denk hierbij aan de cardioloog, KNO arts, uroloog, orthopeed, nefroloog, neurochirurg of plastische chirurgie.Er wordt standaard een replogle-sonde geplaatst, dit is een slangetje via de neus in de slokdarm waarmee het speeksel uit de slokdarm kan worden gezogen, zodat het niet in de luchtwegen terecht zal komen. Indien het noodzakelijk is wordt uw kind ondersteunt bij de ademhaling middels een zuurstof slangetje of beademing. De hersteloperatie van de slokdarmafsluiting wordt vaak in de eerste 48 uur na de geboorte verricht. Indien uw kindje aan de beademing moet is dit meestal een reden om de operatie direct te doen.
Over de operatie
Wat gaan we doen?
Tijdens de operatie wordt de (eventuele) verbinding tussen de slokdarm en de luchtpijp gesloten en worden de twee uiteinden van de slokdarm aan elkaar gehecht. Uw kind komt met kunstmatige beademing vanaf de operatiekamer terug naar de intensive care. De kunstmatige beademing wordt vaak nog 24-48 uur voorgezet en afhankelijk van het beloop van de operatie en het beloop erna wordt dit soms verlengd.
Er wordt een slangetje (sonde) achtergelaten via de neus en slokdarm naar de maag. Voeding kan via deze sonde opgestart worden. Daarnaast wordt er zo snel als mogelijk gestart met het aanbieden van voeding via de fles (borstvoeding of kunstvoeding) onder begeleiding van een logopedist.. Wanneer uw kind niet meer afhankelijk is van beademing en andere ondersteunende medicijnen, wordt uw kind verplaatst naar een medium care afdeling.
Bij de zeldzamere vorm van een slokdarmonderbreking zonder verbinding tussen de slokdarm en de luchtpijp, wordt de operatie vaak eerst uitgesteld. De onderbreking van de slokdarm is bij deze kinderen groter, waardoor het aan elkaar hechten van de slokdarm direct na de geboorte niet haalbaar is.
Uw kind zal kort na de geboorte een operatie krijgen waarbij een slangetje via de buikwand in de maag (gastrostomie) wordt aangelegd, zodat uw kind wel via de maag voeding kan krijgen. We bieden in deze ‘wacht’periode wel schijnvoedingen aan, ook wel shamfeeding genoemd. Hierbij drinkt uw kind een bepaalde hoeveelheid melk (wat via een sonde weer uit de slokdarm gezogen wordt) en wordt melk gelijktijdig via de gastrostomie toegediend.
Zo krijgt uw kind wel het gevoel dat hij kan drinken en hier een volle maag van krijgt. We hopen hiermee het opstarten van de voedingen na de hersteloperatie te bespoedigen. In de eerste periode kan uw kind gaan groeien en zal ook de slokdarm verder groeien, waardoor de onderbreking kleiner wordt en op later termijn de slokdarm aan elkaar gehecht kan worden. Soms zijn hier meerdere operaties voor nodig.
Er wordt een slangetje (sonde) achtergelaten via de neus en slokdarm naar de maag. Voeding kan via deze sonde opgestart worden. Daarnaast wordt er zo snel als mogelijk gestart met het aanbieden van voeding via de fles (borstvoeding of kunstvoeding) onder begeleiding van een logopedist.. Wanneer uw kind niet meer afhankelijk is van beademing en andere ondersteunende medicijnen, wordt uw kind verplaatst naar een medium care afdeling.
Bij de zeldzamere vorm van een slokdarmonderbreking zonder verbinding tussen de slokdarm en de luchtpijp, wordt de operatie vaak eerst uitgesteld. De onderbreking van de slokdarm is bij deze kinderen groter, waardoor het aan elkaar hechten van de slokdarm direct na de geboorte niet haalbaar is.
Uw kind zal kort na de geboorte een operatie krijgen waarbij een slangetje via de buikwand in de maag (gastrostomie) wordt aangelegd, zodat uw kind wel via de maag voeding kan krijgen. We bieden in deze ‘wacht’periode wel schijnvoedingen aan, ook wel shamfeeding genoemd. Hierbij drinkt uw kind een bepaalde hoeveelheid melk (wat via een sonde weer uit de slokdarm gezogen wordt) en wordt melk gelijktijdig via de gastrostomie toegediend.
Zo krijgt uw kind wel het gevoel dat hij kan drinken en hier een volle maag van krijgt. We hopen hiermee het opstarten van de voedingen na de hersteloperatie te bespoedigen. In de eerste periode kan uw kind gaan groeien en zal ook de slokdarm verder groeien, waardoor de onderbreking kleiner wordt en op later termijn de slokdarm aan elkaar gehecht kan worden. Soms zijn hier meerdere operaties voor nodig.
Na de operatie
Complicaties
Na elke operatie is er een risico op complicaties. De meest voorkomende complicaties na het herstellen van een slokdarmonderbreking zijn als volgt:
- Een lekkage op de plaats waar de slokdarm aan elkaar is gemaakt (de anastomose), de kans hierop is 10-20%. Dan wachten we met het zelf drinken totdat het lek dicht is en krijgt uw kindje antibiotica om infectie te beperken. Soms is het nodig om een drain in de borstholte te plaatsen.
- Een vernauwing (stenose) van de anastomose, doordat het littekenweefsel het lumen van de slokdarm te nauw maakt. Na 4 weken na de operatie kunnen we de vernauwing onder narcose oprekken met een ballon. Een vernauwing kan ook in een later stadium voorkomen.
- Het terugkomen van de verbinding (fistel) tussen de slokdarm en de luchtpijp. Dan moeten we dit dichtplakken of opnieuw opereren onder narcose.
- Problemen met de luchtwegen door de slappe luchtpijp (malacie)
- Wondinfectie
Ontslag
Wanneer uw kind voldoende is hersteld van de operatie en zijn of haar voedingen volledig zelf kan drinken of dit aangevuld kan worden via de sonde/gastrostomie, is het tijd om voor te bereiden op het ontslag naar huis. De periode van de eerste ziekenhuisopname kan erg verschillen van 1 week tot maanden. Voor ontslag is het noodzakelijk dat ouders de zorg rondom een eventuele sonde zelf kunnen uitvoeren en dat u BLS getraind bent.
Basic Life Support (BLS) training: Op de afdeling (intensive care en medium care) wordt training gegeven in Basic Life Support zodat u als ouder thuis in een noodsituatie Basis Life Support kunnen uitvoeren. Dit betekent dat u beide moet kunnen reanimeren in geval van nood. Deze training wordt aan iedere ouder met een kind met een slokdarmonderbreking aangeboden, gezien een hoger risico op problemen met de luchtwegen in de thuissituatie.
Dit risico is hoger doordat uw kind zich eerder kan verslikken/stikken doordat er soms sprake is van een stenose (zie kopje ‘complicaties) en bij veel kinderen is er na de operaties sprake van verminderde bewegingsactiviteit (verminderde motiliteit) van de slokdarm waardoor voeding langere tijd in de slokdarm blijft ‘staan’ voordat het naar de maag passeert. Daarnaast hebben zoals eerder benoemd veel kinderen last van een slappe luchtpijp (malacie) waardoor de luchtpijp soms dicht kan vallen.
Dit maakt dat kinderen met een slokdarmonderbreking ook sneller erg ziek kunnen worden en in nood kunnen komen door een normaal ‘onschuldig’ verkoudheidsvirus. Om met ontslag te kunnen moeten beide ouders afgetoetst worden op deze vaardigheden.
Basic Life Support (BLS) training: Op de afdeling (intensive care en medium care) wordt training gegeven in Basic Life Support zodat u als ouder thuis in een noodsituatie Basis Life Support kunnen uitvoeren. Dit betekent dat u beide moet kunnen reanimeren in geval van nood. Deze training wordt aan iedere ouder met een kind met een slokdarmonderbreking aangeboden, gezien een hoger risico op problemen met de luchtwegen in de thuissituatie.
Dit risico is hoger doordat uw kind zich eerder kan verslikken/stikken doordat er soms sprake is van een stenose (zie kopje ‘complicaties) en bij veel kinderen is er na de operaties sprake van verminderde bewegingsactiviteit (verminderde motiliteit) van de slokdarm waardoor voeding langere tijd in de slokdarm blijft ‘staan’ voordat het naar de maag passeert. Daarnaast hebben zoals eerder benoemd veel kinderen last van een slappe luchtpijp (malacie) waardoor de luchtpijp soms dicht kan vallen.
Dit maakt dat kinderen met een slokdarmonderbreking ook sneller erg ziek kunnen worden en in nood kunnen komen door een normaal ‘onschuldig’ verkoudheidsvirus. Om met ontslag te kunnen moeten beide ouders afgetoetst worden op deze vaardigheden.
Leefregels
Het eerste levensjaar adviseren we uw kind niet naar het kinderdagverblijf te brengen
We weten dat het kinderdagverblijf een bron is van virussen, waarbij kinderen die geboren zijn met een slokdarmonderbreking dus ook een groter risico hebben op luchtweginfecties. In verband met de slappere luchtpijp en een verminderde weerstand heeft uw kind, zeker in het eerste levensjaar, meer kans op ernstig ziek worden van een ‘onschuldig’ virus.Ook thuis kan uw kind in aanraking komen met virussen, maar dit is in minder grote groepen en daarbij minder risico op het oppakken van een virus. Indien uw kind ziek is en u maakt zich zorgen over het beloop, kunt u altijd laagdrempelig contact opnemen met de kinderarts of de verpleegkundig specialist van de kinderchirurgie.
Gebruik van een maagzuurremmer
Alle kinderen die geboren worden met een slokdarmonderbreking krijgen in het begin van hun leven een maagzuurremmer, gezien er een hoog risico is op reflux. Reflux is een aandoening waarbij zure maaginhoud terugvloeit in de slokdarm. Zure maaginhoud kan het weefsel van de slokdarm beschadigen en voor chronische ontsteking zorgen. Ook willen we liever geen zure maaginhoud bij de nieuwe verbinding(anastomose), omdat dit mogelijk het risico op een vernauwing iets vergroot. Soms laat uw kind geen symptomen van reflux zien, maar kan het wel aanwezig zijn.Daarom wordt dit in ieder geval het eerste half jaar van het leven gegeven. Als er na een half jaar ondanks medicatie nog symptomen zijn van reflux, wordt de medicatie voortgezet. Als er geen symptomen zijn van reflux bij een leeftijd van 6 maanden wordt een onderzoek verricht (pH-metrie) om de mate van reflux te meten. Indien er geen sprake is van reflux kan de medicatie gestaakt worden, maar als er nog wel sprake is van reflux moet de medicatie nog voortgezet worden en wordt deze meting op termijn herhaald.
Voeding en groei
Bij ontslag naar huis kan het zijn dat uw kind alle voedingen helemaal zelf drinkt, dat (een gedeelte van) de voedingen nog via de neusmaagsonde wordt aangeboden of dat de voeding via een gastrostomie wordt toegediend. Vaak is de diëtist gedurende de opname betrokken geweest en zullen uw kind poliklinisch nog vervolgen.Soms is het opbouwen van de voedingen heel soepel gegaan en groeit uw kind goed, dan is er geen diëtist betrokken geweest. Het is belangrijk om zelf het gewicht van uw kind in de gaten te houden middels de afspraken bij het consultatiebureau door te laten gaan. Dit is een fijne plek om de algemene groei en ontwikkeling, naast de controlemomenten in het ziekenhuis, goed in de gaten te houden.
Logopedie is gedurende de opname betrokken. Zo nodig wordt uw kind doorverwezen voor logopedie aan huis. Kinderen met een slokdarmonderbreking in de voorgeschiedenis kunnen net zoals andere kinderen in principe alles eten.
Echter is het wel belangrijk dat u alert bent op de manier van eten, gezien de werking van de slokdarm vaak iets minder goed functioneert dan bij kinderen die niet aan de slokdarm zijn geopereerd. Zo is het belangrijker dat uw kind goed kauwt, niet te grote stukjes krijgt, langzaam en niet te gulzig eet en regelmatig een slokje drinkt tussen de hapjes door.
Verminderde passage van voedsel (dysfagie)
Na de operatie wordt bij veel kinderen gezien dat voeding soms moeilijk in de maag terecht komt of dat kinderen het gevoel hebben dat het eten moeilijker zakt. Dit kan zich uiten in verschillende klachten zoals onder andere spugen van speeksel en voedingen, veel wegslikken na voedingen, bellen blazen (speeksel dat niet via de slokdarm naar de maag toe kan), geluiden horen tijdens het eten/drinken of incidenten waarbij kinderen (bijna) kunnen stikken/verslikken in de voeding en het veel langer duren van het drinken/eten. Deze klachten kunnen zich kort na de operatie presenteren, maar ook juist op latere leeftijd. Als kinderen wat ouder zijn, kunnen ze vaak steeds beter zelf aangeven dat het eten blijft ‘hangen’ en ontwikkelen ze allerlei trucjes om het voedsel toch te laten zakken. Denk hierbij aan springen, zich lang maken, veel water drinken.Er zijn een aantal oorzaken voor een verminderde passage van voeding/speeksel naar de maag:
- Dit kan soms wijzen op een vernauwing (stenose) van de nieuwe verbinding
- Het kan komen door verminderde motiliteit van de slokdarm
- Er kan sprake zijn van een chronische ontsteking van de slokdarm
Soms is bij de presentatie van de klachten niet duidelijk waar de passageproblemen vandaan komen, dan wordt vaak eerst een slikvideo gemaakt. Dit is een radiologisch onderzoek waarbij uw kind een aantal slokjes contrast krijgt, zodat we kunnen zien hoe dit door de slokdarm naar de maag passeert. Indien er op dit onderzoek sprake lijkt van een stenose wordt onder narcose een endoscopie verricht om de stenose op te rekken (dilateren).
Indien er sprake is van verminderde motiliteit (bewegelijkheid) wordt extra aandacht besteed aan de eettechnieken (goed kauwen, rustig eten, drinken tijdens het eten, pauzes inlassen), zo nodig onder begeleiding van de logopedie. Soms wordt reflux gezien, waarvoor de medicatie (maagzuurremmers) moet worden verhoogd.
Er kan soms ook voorkomen dat er geen duidelijke aanleiding wordt gevonden voor de verminderde passage van de voedingen. De eerste stap is dan vaak ook verbeteren van de eettechnieken, eventueel onder begeleiding van de diëtist. Indien dit niet het gewenste effect heeft, wordt soms besloten om onder narcose een endoscopie te verrichten.
Tijdens dit onderzoek wordt gekeken naar de anastomose (verbinding van de slokdarm) en of deze toch opgerekt moet worden en de kinderchirurg kan besluiten om een aantal kleine biopten (slokdarmweefsel) af te nemen en dit te laten onderzoeken door onze patholoog. Hierbij wordt gekeken of er sprake is van een ontsteking van de slokdarm.
Vaccinaties
Het advies vanuit het Erasmus Medisch Centrum is om kinderen met een slokdarmonderbreking te vaccineren volgens het rijksvaccinatieprogramma. Het RS-vaccin wordt in principe alleen toegediend in het eerste levensjaar van uw baby, maar soms adviseren we bij kinderen met een slokdarmonderbreking in de voorgeschiedenis dit in het tweede levensjaar te herhalen. Dit wordt tijdens de polikliniek afspraken door de kinderarts met u besproken.Algemene ontwikkeling
Tijdens de controles in het in ziekenhuis wordt op een aantal momenten uitgebreid stil gestaan bij de fysieke en psychische ontwikkeling van uw kind. Als het u thuis eerder opvalt dat de ontwikkeling van uw kind achterblijft of dat hij of zij op terugkerende basis abnormaal gedrag laat zien dan kunt u eerder contact opnemen.Controles
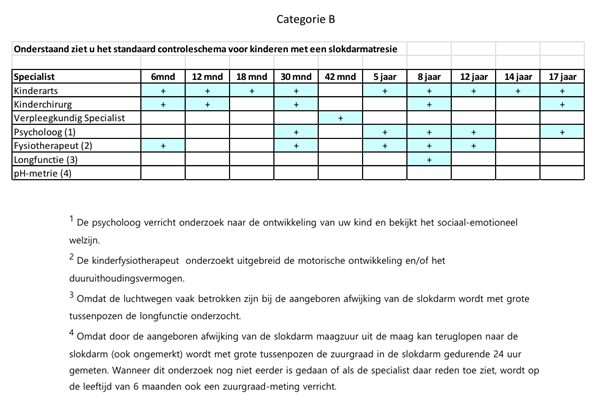
Veel kinderen ontwikkelen als gevolg van de aandoening klachten met onder andere eten, groeien en luchtwegklachten. Met deze reden wordt uw kind regelmatig op de chirurgische lange termijn (CHIL) polikliniek gezien door meerdere specialisten. Uw kind wordt op regelmatige basis tot 18 jaar vervolgd. Het standaard schema vind u hieronder, hierin kunt u ook terugvinden welke specialisten aanwezig zullen zijn en welke onderzoeken worden verricht op welke leeftijd. Indien noodzakelijk wordt uw kind daarnaast ook tussentijds gezien.
Bij het bereiken van de volwassen leeftijd worden de controles van de kinderarts door de volwassen longarts en maagdarmleverarts overgenomen. U bezoekt dan de polikliniek Longgeneeskunde voor evaluatie van de longfunctie. De maagdarmleverarts zal door middel van een endoscopie op bepaalde momenten de slokdarm en maag beoordelen.
Meer informatie
Contact
Er zijn verschillende manieren om contact op te nemen met het ziekenhuis vanaf het moment dat jullie thuis zijn. Er zijn twee verpleegkundig specialisten (Angelique Berthelot en Sanne de Vos) en twee verpleegkundig consulenten (Audrey Verest en Marjolein Pronk) wie in het bijzonder zorgen voor de kinderen die geboren zijn met een slokdarmafsluiting.
- Beter dichtbij is een online applicatie waarop u middels een chat functie contact op kunt nemen met Angelique of Sanne bij niet spoedeisende vragen
- Support telefoon (06-28427332) is een spoednummer welke 24uur per dag bereikbaar is voor acute zaken. U krijgt dan een IC-verpleegkundige aan de lijn en zij helpen u bij de eerste vragen en verbinden u zo nodig door met iemand uit het specialistisch team
- Secretariaat is tijdens kantooruren bereikbaar via de telefoon (010-7036240) of via de mail (kinderchirurgie@erasmusmc.nl)
Andere websites
Patiënten vereniging: Vereniging van Ouders van Kinderen met een Slokdarmafsluiting (VOKS) www.voks.nl. De patiëntenvereniging verstrekt ook veel goede informatiefolders aan ouders en voor scholen ter voorbereiding op het naar school gaan. Zij organiseren ook jaarlijks informatie bijeenkomsten. Wij hebben een goede samenwerking met de patiëntenvereniging VOKS en adviseren dan ook alle ouders om hier lid van te worden. Bij de controle van 6 maanden krijgt u een boekje met informatie en praktische handvatten voor kinderen die geboren worden met een slokdarmafsluiting. Dit boek is samengesteld door de patiëntenvereniging VOKS en medisch specialisten uit de gespecialiseerde centra.
Op de website: Expertisenetwerk slokdarmafsluiting | Slokdarmafsluiting Expertisecentrum vind u nog uitgebreidere informatie over het ziektebeeld, de behandeling en lange termijn gevolgen.
Op de website: Expertisenetwerk slokdarmafsluiting | Slokdarmafsluiting Expertisecentrum vind u nog uitgebreidere informatie over het ziektebeeld, de behandeling en lange termijn gevolgen.