Over de behandeling
Wat is inwendige bestraling?
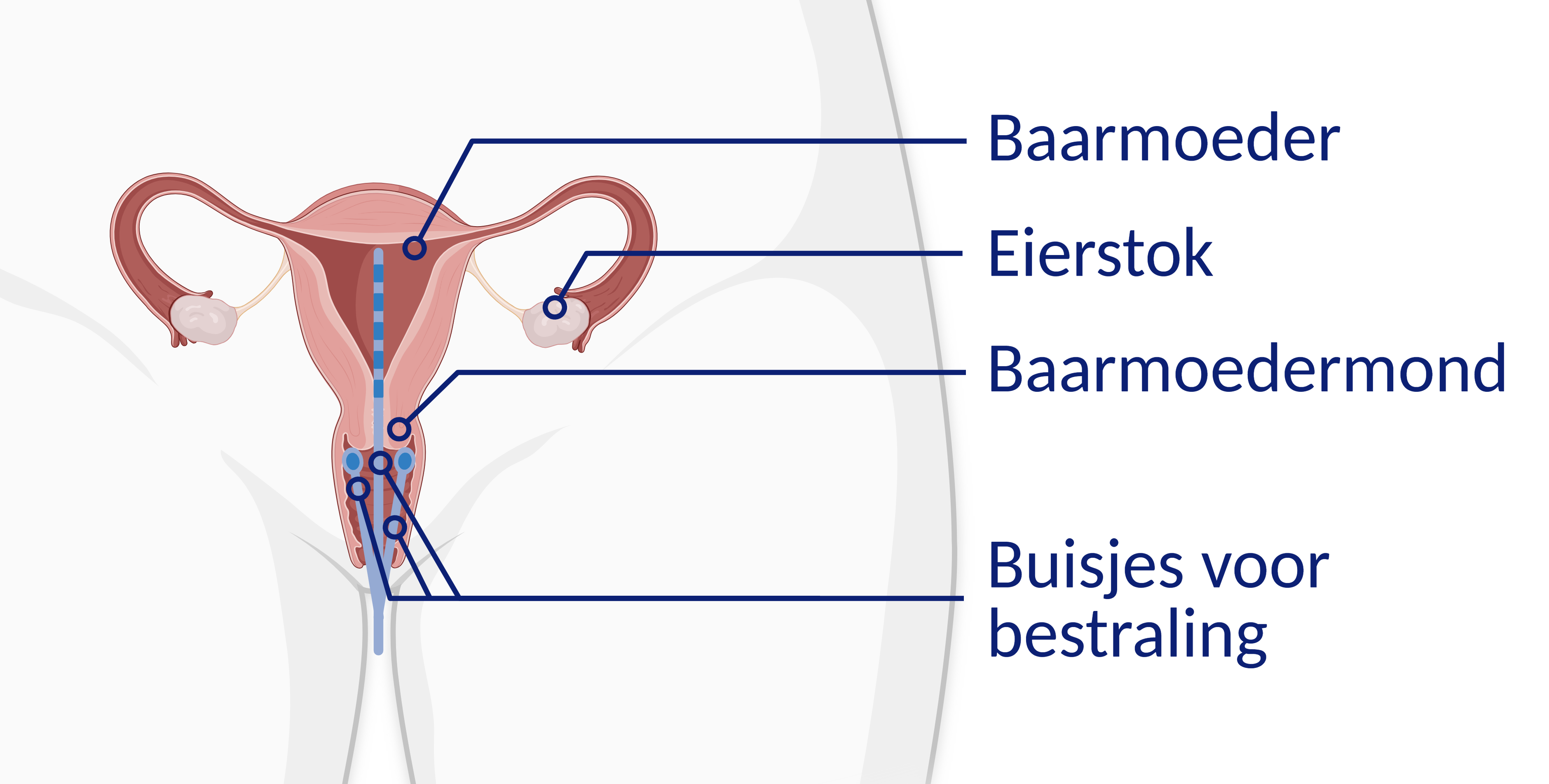
Bij inwendige bestraling wordt de tumor van dichtbij bestraald. Voor de inwendige bestraling brengen we een aantal buisjes (applicatoren) in. Deze buisjes komen in en rond de baarmoederhals en in het bovenste deel van de vagina.De bestraling gebeurt via de buisjes, met behulp van een kleine radioactieve bron. Tijdens de bestraling is er een paar minuten straling in uw lichaam. Als de bestraling klaar is, is er geen straling meer in uw lichaam. Mensen in uw omgeving krijgen geen straling.
Voor de inwendige bestraling wordt u in het ziekenhuis opgenomen. Soms blijft u een nachtje slapen. Het plaatsen van de buisjes (applicator) gebeurt op een operatiekamer. Tijdens die opname krijgt u meestal één tot twee keer een bestraling. Na de bestraling verwijderen we de buisjes. Ongeveer een week later komt u nog een keer naar het ziekenhuis voor de bestraling. In In totaal zijn er 2 opnames nodig waar u in totaal 3 of 4 bestralingen krijgt.
Waarom inwendige bestraling?
U wordt inwendig bestraald omdat u een tumor heeft van de baarmoederhals, de vagina of van de schaamlip(pen).Het voordeel van inwendige bestraling is dat de straling van binnenuit gegeven wordt. De straling is daarom hoog in het gebied van de tumor, en blijft beperkt tot een gebied dicht bij de tumor. Hierdoor krijgen de organen in de buurt van de tumor minder straling en krijgt de tumor een veel hogere dosis bestraling.
Het doel van inwendige bestraling is om de tumor kleiner te maken en te laten verdwijnen.
Voorbereiding
Tijdens de uitwendige bestralingsserie zult u voorlichting krijgen over de inwendige bestraling en alles wat daarbij komt kijken door uw behandeld arts, Verpleegkundig Specialist en verpleegkundigen van de Zorgpost Radiotherapie. Dit zodat u goed weet hoe de inwendige bestraling uitgevoerd wordt en wat u zelf kunt doen voor en na de behandeling.
U krijgt ook een afspraak met de anesthesioloog. De anesthesioloog is de arts die de verdoving (ruggenprik) of narcose (“slapen”) tijdens de ingreep zal geven, en zorgt voor de pijnbestrijding erna. Dit kan een afspraak op de polikliniek zijn of een telefonische afspraak.
Als u medicijnen gebruikt, bespreekt de anesthesioloog welke medicijnen u mag blijven gebruiken en met welke u moet stoppen. Het is belangrijk dat u tijdens dit gesprek uw medicijnlijst bij zich hebt.
specialiteit heeft, kunnen we u de beste zorg geven. Er werken zowel mannen als vrouwen in ons team. U krijgt de zorgverlener die op dat moment beschikbaar is en die goed op de hoogte is van uw behandeling of onderzoek.
Een half uur voor de scan krijgt u een injectie in uw beenspier, hierin zit een medicijn om uw darmen rustig te houden tijdens de scan. Als u op de MRI-tafel ligt, doen we een gel in uw vagina. Deze gel komt vanzelf weer uit uw vagina als u weer rechtop zit of staat. Het is handig om na de scan een maandverbandje te gebruiken.
Deze MRI-scan duurt ongeveer 30 minuten.
U krijgt ook een afspraak met de anesthesioloog. De anesthesioloog is de arts die de verdoving (ruggenprik) of narcose (“slapen”) tijdens de ingreep zal geven, en zorgt voor de pijnbestrijding erna. Dit kan een afspraak op de polikliniek zijn of een telefonische afspraak.
Als u medicijnen gebruikt, bespreekt de anesthesioloog welke medicijnen u mag blijven gebruiken en met welke u moet stoppen. Het is belangrijk dat u tijdens dit gesprek uw medicijnlijst bij zich hebt.
Het behandelteam
In ons team werken verschillende zorgverleners samen, zoals dokters, laboranten en verpleegkundigen. Dat heet een multidisciplinair behandelteam. Omdat iedereen zijn eigenspecialiteit heeft, kunnen we u de beste zorg geven. Er werken zowel mannen als vrouwen in ons team. U krijgt de zorgverlener die op dat moment beschikbaar is en die goed op de hoogte is van uw behandeling of onderzoek.
MRI-scan
Als voorbereiding op de behandeling krijgt u een MRI-scan. Met deze scan kunnen we alvast een “proefplan” voor de inwendige bestraling maken.Een half uur voor de scan krijgt u een injectie in uw beenspier, hierin zit een medicijn om uw darmen rustig te houden tijdens de scan. Als u op de MRI-tafel ligt, doen we een gel in uw vagina. Deze gel komt vanzelf weer uit uw vagina als u weer rechtop zit of staat. Het is handig om na de scan een maandverbandje te gebruiken.
Deze MRI-scan duurt ongeveer 30 minuten.
Klysma
De avond voor de behandeling gebruikt u thuis het klysma. Het klysma zorgt ervoor dat het onderste deel van de darm leeg is. We leggen uit hoe u dit doet tijdens het informatiegesprek.De dag van de bestraling
Op de dag van de ingreep moet u nuchter zijn.
Tijdens de behandeling verblijft u op de Zorgpost Radiotherapie. U wordt vanaf de Zorgpost naar de operatieafdeling gebracht.
We gebruiken een eendenbek en de radiotherapeut-oncoloog plaatst holle buisjes in de vagina en baarmoeder. Eventueel worden er ook extra buisjes naast de baarmoederhals geplaatst.
De vagina wordt opgevuld met verbandgaas. Ook wordt er een verband geplaatst om de buisjes en de onderbuik om ervoor te zorgen dat de buisjes op hun plaats blijven zitten.
Alle buisjes steken via de vagina naar buiten. Tijdens de bestraling gebruiken we dit om de bestralingsbron in te brengen.
Het inbrengen van de buisjes duurt ongeveer 45 minuten. Als alle buisjes ingebracht zijn, brengen we u naar de uitslaapkamer. U moet vanaf dat moment bedrust houden, u mag dus niet uit bed.
Hieronder staat een voorbeeld hoe het er bij u uit kan komen te zien:
Alle buisjes steken via de vagina naar buiten. Tijdens de bestraling gebruiken we dit om de bestralingsbron in te brengen.
Het inbrengen van de buisjes duurt ongeveer 45 minuten.
Ook krijgt u een blaaskatheter. Deze blijft zitten tot de inwendige bestraling is afgerond.
Als alle buisjes ingebracht zijn, brengen we u naar de uitslaapkamer. U moet vanaf dat moment bedrust houden, u mag dus niet uit bed.
Met de beelden van de MRI-scan kunnen we het bestralingsplan maken. Dit duurt een aantal uur.
We starten de bestraling van buiten de kamer. De radioactieve bron komt uit het bestralingsapparaat, door de buisjes op de juiste plek. De bestraling zelf duurt ongeveer 10 tot 15 minuten.
U voelt niets van de bestraling, maar u hoort wel verschillende geluiden van het bestralingsapparaat. Als de bestraling is afgelopen, gaat de radioactieve bron automatisch terug in de kluis van het bestralingsapparaat. Vanaf dat moment is er geen straling meer in uw lichaam en ook niet in de kamer.
Wordt u deze dag nog een tweede keer bestraald? Dan laten we alle buisjes zitten en brengen we u terug naar de Zorgpost. Na 6 uur doen we dan de bestraling nog een keer. Soms doen we de tweede bestraling de volgende ochtend.
Wordt u deze dag niet nog een keer bestraald? Dan halen we het verbandgaas en de buisjes weer uit uw lichaam, dit duurt enkele minuten. Dit is soms pijnlijk. Dit gaat in enkele minuten over. Soms hebben vrouwen vaginaal bloedverlies. Ook de blaaskatheter wordt verwijderd. Bij de volgende opname gaat de procedure precies hetzelfde.
Tijdens de behandeling verblijft u op de Zorgpost Radiotherapie. U wordt vanaf de Zorgpost naar de operatieafdeling gebracht.
Verdoving
We beginnen met de verdoving. U krijgt een ruggenprik of algehele narcose (“slapen”). Dit hebben we vooraf met u afgesproken.Buisjes inbrengen
U ligt op de operatietafel. We leggen uw benen in speciale beugels (beensteunen). Als u onder verdoving bent, krijgt u een slangetje in de blaas. Dit heet een blaaskatheter. Deze blijft zitten tot de inwendige bestraling is afgerond.We gebruiken een eendenbek en de radiotherapeut-oncoloog plaatst holle buisjes in de vagina en baarmoeder. Eventueel worden er ook extra buisjes naast de baarmoederhals geplaatst.
De vagina wordt opgevuld met verbandgaas. Ook wordt er een verband geplaatst om de buisjes en de onderbuik om ervoor te zorgen dat de buisjes op hun plaats blijven zitten.
Alle buisjes steken via de vagina naar buiten. Tijdens de bestraling gebruiken we dit om de bestralingsbron in te brengen.
Het inbrengen van de buisjes duurt ongeveer 45 minuten. Als alle buisjes ingebracht zijn, brengen we u naar de uitslaapkamer. U moet vanaf dat moment bedrust houden, u mag dus niet uit bed.
Hieronder staat een voorbeeld hoe het er bij u uit kan komen te zien:

Alle buisjes steken via de vagina naar buiten. Tijdens de bestraling gebruiken we dit om de bestralingsbron in te brengen.
Het inbrengen van de buisjes duurt ongeveer 45 minuten.
Ook krijgt u een blaaskatheter. Deze blijft zitten tot de inwendige bestraling is afgerond.
Als alle buisjes ingebracht zijn, brengen we u naar de uitslaapkamer. U moet vanaf dat moment bedrust houden, u mag dus niet uit bed.
MRI-scan
U blijft in de uitslaapkamer tot u naar de MRI-scan gaat. Met de MRI-scan kunnen we kijken hoe alle buisjes precies zitten. Deze MRI-scan duurt ongeveer 30 tot 45 minuten. Na de scan brengen we u terug naar de Zorgpost. U kunt dan ook bezoek ontvangen.Met de beelden van de MRI-scan kunnen we het bestralingsplan maken. Dit duurt een aantal uur.
Hoe gaat de inwendige bestraling
Als het bestralingsplan klaar is, wordt u in uw bed naar de bestralingsruimte gebracht. We sluiten de buisjes aan op het bestralingsapparaat. Wij verlaten hierna de ruimte, u bent alleen in de kamer tijdens de bestraling. We kunnen u wel zien en horen tijdens de bestraling.We starten de bestraling van buiten de kamer. De radioactieve bron komt uit het bestralingsapparaat, door de buisjes op de juiste plek. De bestraling zelf duurt ongeveer 10 tot 15 minuten.
U voelt niets van de bestraling, maar u hoort wel verschillende geluiden van het bestralingsapparaat. Als de bestraling is afgelopen, gaat de radioactieve bron automatisch terug in de kluis van het bestralingsapparaat. Vanaf dat moment is er geen straling meer in uw lichaam en ook niet in de kamer.
Wordt u deze dag nog een tweede keer bestraald? Dan laten we alle buisjes zitten en brengen we u terug naar de Zorgpost. Na 6 uur doen we dan de bestraling nog een keer. Soms doen we de tweede bestraling de volgende ochtend.
Wordt u deze dag niet nog een keer bestraald? Dan halen we het verbandgaas en de buisjes weer uit uw lichaam, dit duurt enkele minuten. Dit is soms pijnlijk. Dit gaat in enkele minuten over. Soms hebben vrouwen vaginaal bloedverlies. Ook de blaaskatheter wordt verwijderd. Bij de volgende opname gaat de procedure precies hetzelfde.
Hoe lang duurt de behandeling?
De gehele behandeling van het inbrengen tot aan het verwijderen van de materialen neemt ongeveer de hele dag in beslag.Na de behandeling
Nadat we de buisjes hebben verwijderd, gaat u terug naar de Zorgpost.
Afhankelijk van uw behandeling overnacht u op een verpleegafdeling of komt u terug naar de Zorgpost en mag u na het einde van uw behandeling naar huis.
Ongeveer 4 weken na de laatste behandeling heeft u een afspraak met de verpleegkundige radiotherapie. In een informatiegesprek zal zij u informeren over het gebruik van pelottes (vaginale staafjes) en seksualiteit.
Drie maanden na de behandeling heeft u een afspraak met de gynaecoloog die het resultaat van de behandeling met u zal bespreken.
Afhankelijk van uw behandeling overnacht u op een verpleegafdeling of komt u terug naar de Zorgpost en mag u na het einde van uw behandeling naar huis.
Vervolgafspraken
Ongeveer 4 dagen na de bestraling wordt u gebeld door de Verpleegkundig Specialist. Dit is om te vragen hoe het met u gaat. Vier weken na de laatste bestraling heeft u een afspraak met de radiotherapeut voor nacontrole van de bestraling.Ongeveer 4 weken na de laatste behandeling heeft u een afspraak met de verpleegkundige radiotherapie. In een informatiegesprek zal zij u informeren over het gebruik van pelottes (vaginale staafjes) en seksualiteit.
Drie maanden na de behandeling heeft u een afspraak met de gynaecoloog die het resultaat van de behandeling met u zal bespreken.
Bijwerkingen en complicaties
Na de behandeling thuis
U kunt door de behandeling:- Vaginaal wat bloed verliezen.
- Wat pijn of last bij het plassen hebben.
- Tijdelijk diarree hebben.
We vertellen u ook nog welke klachten op langere termijn u kunt verwachten. U kunt dit ook lezen in Radiotherapie bij gynaecologische tumoren - veelgestelde vragen en bijwerkingen
Heeft u nog vragen?
Bent u bij ons onder behandeling en heeft u na het lezen van deze informatie nog vragen over bijwerkingen, over de bestralingsbehandeling of medische vragen? Neem dan contact op met het secretariaat van uw behandelende radiotherapeut.
Tijdens uw bezoek aan onze afdeling kunt u de vragen ook stellen aan uw behandelend arts, de verpleegkundige of de radiotherapeutisch laborant.
Tijdens uw bezoek aan onze afdeling kunt u de vragen ook stellen aan uw behandelend arts, de verpleegkundige of de radiotherapeutisch laborant.
Meer informatie
Patiëntinformatiecentrum Oncologie (PATIO)
Het patiëntinformatiecentrum is er voor iedereen die met kanker te maken krijgt, als patiënt of naaste. Het informatiecentrum bevindt zich aan de Zimmermanweg en is geopend van maandag t/m vrijdag van 8.00 - 16.30 uur. Telefoon: (010) 704 12 02. Mail: patio@erasmusmc.nl Voor alle mogelijkheden en activiteiten: www.erasmusmc.nl/kankerinstituut/patio. Kijkt u ook eens naar het ervaringsverhaal van Joris: www.erasmusmc.nl/video-patient-patioContact
De afdeling radiotherapie is bereikbaar via onderstaande telefoonnummers:
Tijdens kantooruren:
Tijdens kantooruren:
- (010) 704 13 14 (algemeen secretariaat radiotherapie)
- (010) 704 15 38 (patiëntenplanning radiotherapie)
- (010) 704 0 704