Introductie
Deze informatie is bedoeld voor patiënten die voor het eerst een ICD aangeboden krijgen, omdat zij een levensbedreigende hartritmestoornis hebben gehad of hier een verhoogde kans op hebben. Een ICD wordt geïmplanteerd als er een verhoogde kans is op een levensbedreigende hartritmestoornis. Als iemand bijvoorbeeld een reanimatie heeft overleefd dan is er een indicatie voor een ICD. Soms wordt een ICD geplaatst bij iemand die nog nooit een kamer-ritmestoornis heeft doorgemaakt (bijvoorbeeld bij iemand met een slechte hartfunctie na een hartinfarct). Een ICD geneest de onderliggende hartziekte niet, maar stopt kamer-ritmestoornissen die het gevolg zijn van de hartziekte.
Behandelopties voor een levensbedreigende hartritmestoornis zijn: een ICD, behandeling met medicijnen, of afzien van behandeling. Alle behandelopties hebben voor- en nadelen. Uw arts bespreekt met u de behandelopties en hun voor- en nadelen. Uw arts gaat met u in gesprek over wat belangrijk is voor u in het leven en uw voorkeuren voor behandeling. Wat voor de één een voordeel kan zijn, is voor de ander misschien een nadeel. Daarom is het belangrijk om te bespreken wat voor u belangrijk is in het leven. Samen met uw arts besluit u daarna welke behandeloptie het beste bij u past.
Deze folder geeft u veel informatie over de werking en voordelen en nadelen van een ICD. Het is goed om te overdenken of er voor u ook redenen zijn om geen ICD te nemen (ervan af te zien). Als eerste is het goed om te bedenken wat voor u belangrijk is in het leven. Vaak past een ICD daar goed bij, maar dat hoeft niet voor iedereen het geval te zijn. Ook kan het krijgen van een shock van de ICD zorgen voor angst of een mindere kwaliteit van leven. In een gesprek met uw arts is het goed om te kijken of de verwachtingen die u hebt overeenkomen met wat een ICD u kan bieden. Soms is het beter om van behandeling af te zien, of alleen met medicijnen te behandelen, zelfs als de kans op vroegtijdig overlijden daardoor toeneemt.
Als u dat wilt, kunt u na het lezen van de informatie hierover samen met uw arts beslissen. Als u de beslissing liever niet zelf neemt, mag u ook de arts vragen wat hij of zij voor u het beste vindt.
Behandelopties voor een levensbedreigende hartritmestoornis zijn: een ICD, behandeling met medicijnen, of afzien van behandeling. Alle behandelopties hebben voor- en nadelen. Uw arts bespreekt met u de behandelopties en hun voor- en nadelen. Uw arts gaat met u in gesprek over wat belangrijk is voor u in het leven en uw voorkeuren voor behandeling. Wat voor de één een voordeel kan zijn, is voor de ander misschien een nadeel. Daarom is het belangrijk om te bespreken wat voor u belangrijk is in het leven. Samen met uw arts besluit u daarna welke behandeloptie het beste bij u past.
Deze folder geeft u veel informatie over de werking en voordelen en nadelen van een ICD. Het is goed om te overdenken of er voor u ook redenen zijn om geen ICD te nemen (ervan af te zien). Als eerste is het goed om te bedenken wat voor u belangrijk is in het leven. Vaak past een ICD daar goed bij, maar dat hoeft niet voor iedereen het geval te zijn. Ook kan het krijgen van een shock van de ICD zorgen voor angst of een mindere kwaliteit van leven. In een gesprek met uw arts is het goed om te kijken of de verwachtingen die u hebt overeenkomen met wat een ICD u kan bieden. Soms is het beter om van behandeling af te zien, of alleen met medicijnen te behandelen, zelfs als de kans op vroegtijdig overlijden daardoor toeneemt.
Als u dat wilt, kunt u na het lezen van de informatie hierover samen met uw arts beslissen. Als u de beslissing liever niet zelf neemt, mag u ook de arts vragen wat hij of zij voor u het beste vindt.
Wat is een ICD en welke ICDs zijn er?
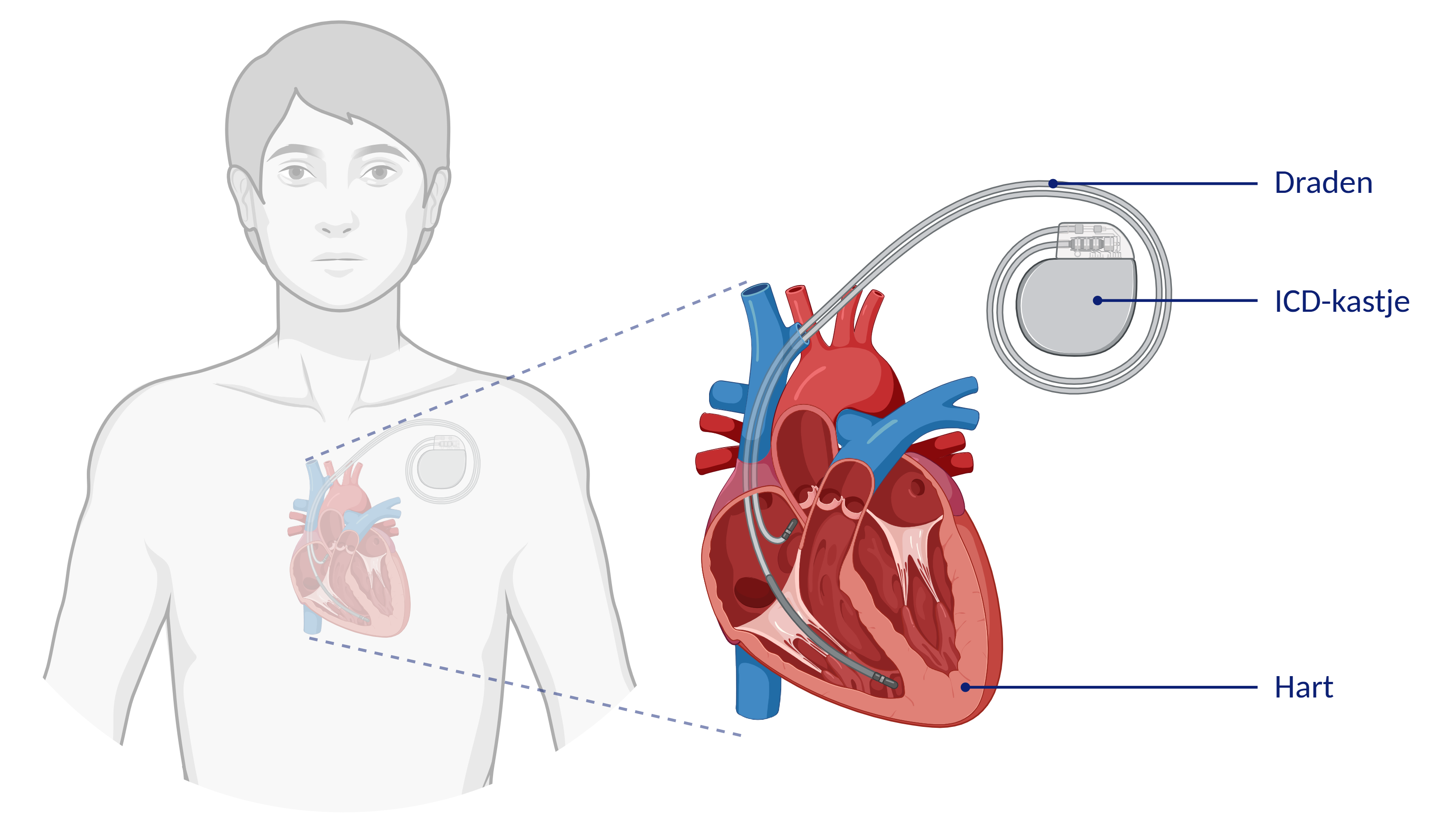
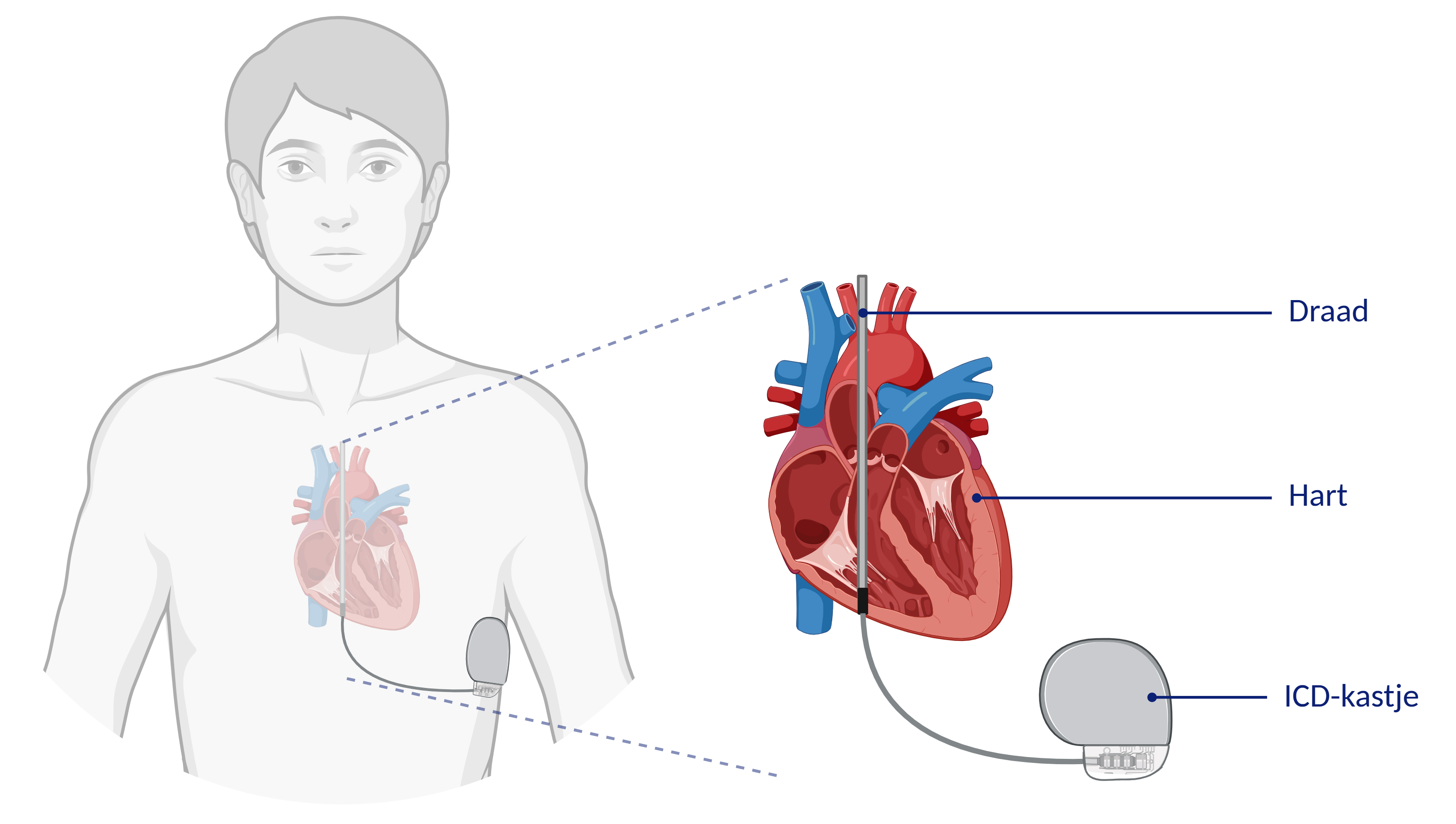
Een ICD is een apparaat dat levensbedreigende hartritmestoornissen kan signaleren en behandelen. Het bestaat uit een kastje (ICD) en een of meerdere dra(a)d(en) (elektroden).
Het gaat dan om de behandeling van een snelle kamerritmestoornis (ventrikeltachycardie of VT), of om een nog snellere en chaotische kamerritmestoornis (ventrikel fibrilleren of VF). Bij een ventrikeltachycardie is het hart onvoldoende in staat om het bloed rond te pompen naar het lichaam. Dit kan zorgen voor klachten als een gejaagd gevoel, pijn op de borst, kortademigheid, duizeligheid of onwel wording. Bij ventrikelfibrilleren is het hart niet meer in staat om bloed rond te pompen. Dit wordt ook wel een hartstilstand genoemd. Een ICD is een apparaat dat uw hartritme continu in de gaten houdt. Alleen bij een levensbedreigende hartritmestoornis die niet zelf stopt, grijpt de ICD in. De ICD voorkomt geen hartritmestoornis.
Er zijn verschillende typen ICD’s:
Bij de ritmestoornis ventrikel tachycardie zal de transveneuze ICD eerst een aantal pijnloze elektrische pulsen (Anti Tachy Pacing, afgekort ATP) afgeven om het hartritme te herstellen. U hoeft niets te merken van ATP. Als dit niet voldoende helpt, volgt een elektrische schok. Bij de ritmestoornis ventrikelfibrilleren volgt zo spoedig mogelijk een schok. Dit is een stroomstoot die door het hart gaat. De subcutane ICD kan bij een hartritmestoornis geen ATP afgeven, maar alleen elektrische schokken. Sommige mensen voelen de schok niet of nauwelijks, omdat ze buiten bewustzijn raken door de levensbedreigende hartritmestoornis. Blijft u bij bewustzijn, dan kan de schok aanvoelen als een krachtige, pijnlijke klap op de borst of rug, die kort maar hevig is. Na een schok kunt u zich vermoeid voelen en spierpijn hebben aan de kant waar de ICD is geïmplanteerd.
Het gaat dan om de behandeling van een snelle kamerritmestoornis (ventrikeltachycardie of VT), of om een nog snellere en chaotische kamerritmestoornis (ventrikel fibrilleren of VF). Bij een ventrikeltachycardie is het hart onvoldoende in staat om het bloed rond te pompen naar het lichaam. Dit kan zorgen voor klachten als een gejaagd gevoel, pijn op de borst, kortademigheid, duizeligheid of onwel wording. Bij ventrikelfibrilleren is het hart niet meer in staat om bloed rond te pompen. Dit wordt ook wel een hartstilstand genoemd. Een ICD is een apparaat dat uw hartritme continu in de gaten houdt. Alleen bij een levensbedreigende hartritmestoornis die niet zelf stopt, grijpt de ICD in. De ICD voorkomt geen hartritmestoornis.
Er zijn verschillende typen ICD’s:
- (Transveneuze) ICD met één of meerdere draden: Bij patiënten die geen indicatie hebben voor pacemakertherapie of een CRT wordt meestal een ICD met één draad geplaatst. Indien het noodzakelijk is om in de boezem te stimuleren, dan wordt een ICD met twee draden geplaatst. Dit type ICD functioneert ook als een pacemaker, die indien nodig het hart kan stimuleren wanneer de hartfrequentie te traag wordt. Dit type ICD kan worden uitgebreid met een derde draad. Dit type ICD wordt voornamelijk gebruikt voor patiënten met chronisch hartfalen waarbij de linker- en rechterkamer van het hart niet meer tegelijkertijd samentrekken. Door de linkerkamer weer synchroon met de rechterkamer te laten samentrekken, door de pacemakerfunctie, kan de hartfunctie worden verbeterd en kan de conditie van patiënten verbeteren. Dit wordt ook wel cardiale resynchronisatie therapie (CRT) genoemd.

- Subcutane ICD: Bij de S ICD loopt de draad niet door een bloedvat naar het hart, maar wordt de draad ingebracht onder de huid langs de bovenkant van het borstbeen. Het kastje wordt in de zij geplaatst. Niet alle patiënten komen in aanmerking voor de S-ICD omdat de S-ICD de signalen van het hart vanaf de oppervlakte van het lichaam moet waarnemen en omdat deze geen pacemaker functie heeft. Verder heeft een subcutane ICD geen pacemaker functie, dus deze is niet geschikt voor patiënten die ook een pacemaker functie nodig hebben. Uw cardioloog geeft aan of de S-ICD voor u een optie is. Voor meer informatie over deze ICD kunt u de betreffende folder raadplegen.

Bij de ritmestoornis ventrikel tachycardie zal de transveneuze ICD eerst een aantal pijnloze elektrische pulsen (Anti Tachy Pacing, afgekort ATP) afgeven om het hartritme te herstellen. U hoeft niets te merken van ATP. Als dit niet voldoende helpt, volgt een elektrische schok. Bij de ritmestoornis ventrikelfibrilleren volgt zo spoedig mogelijk een schok. Dit is een stroomstoot die door het hart gaat. De subcutane ICD kan bij een hartritmestoornis geen ATP afgeven, maar alleen elektrische schokken. Sommige mensen voelen de schok niet of nauwelijks, omdat ze buiten bewustzijn raken door de levensbedreigende hartritmestoornis. Blijft u bij bewustzijn, dan kan de schok aanvoelen als een krachtige, pijnlijke klap op de borst of rug, die kort maar hevig is. Na een schok kunt u zich vermoeid voelen en spierpijn hebben aan de kant waar de ICD is geïmplanteerd.
Wanneer komt u in aanmerking voor een ICD?
Wanneer u een verhoogd risico heeft op plotseling overlijden ten gevolge van een levensbedreigende hartritmestoornis kan uw cardioloog u adviseren om een ICD te laten implanteren. Dit kan zijn wanneer u:
- Eerder een levensbedreigende hartritmestoornis heeft gehad
- Een verhoogd risico heeft op levensbedreigende hartritmestoornissen door bijvoorbeeld een hartspierziekte of een eerder hartinfarct
Voorbereiding
U ontvangt een bericht met daarin de datum van de implantatie en een afspraak op de polikliniek. De afspraak op de polikliniek dient voor het informatiegesprek en voorbereiding op de implantatie door de verpleegkundig specialist. Het doel van dit gesprek is om zowel u als uw naasten vooraf te informeren en de mogelijkheid te bieden om vragen te stellen. Ook wordt het medicatiebeleid met u besproken. Na de afspraak met de verpleegkundig specialist volgt mogelijk nog bloedonderzoek en wordt er een röntgenfoto van hart en longen gemaakt.
De opname
U wordt opgenomen op de kortverblijf cardiologie. Hier wordt u verpleegkundig opgenomen: er wordt een ECG gemaakt, een infuus geprikt, en indien nodig, wordt de borstkas onthaard. Tenslotte moet u de borstkas scrubben voorafgaand aan de implantatie. Het is belangrijk dat u geen crème of lotion gebruikt voor de implantatie.
Verloop van de implantatie
Een ICD implantatie vindt meestal onder lokale verdoving plaats. In enkele gevallen, voornamelijk bij kinderen, vindt de procedure onder algehele narcose plaats.
De procedure begint met het schoonmaken van de huid met een ontsmettingsmiddel. Daarna wordt het bovenlichaam bedekt met een steriele doek behalve het operatiegebied. Een transveneuze ICD wordt meestal vlak onder het linker sleutelbeen geplaatst.
De huid en de onderhuid worden lokaal verdoofd, deze prikken kunt u voelen. Indien nodig wordt ook een pijnstiller via het infuus toegediend. Vervolgens wordt een incisie (snee) onder het sleutelbeen gemaakt. De elektroden worden via een bloedvat onder het sleutelbeen naar het hart gebracht onder röntgendoorlichting. De elektrode wordt dan met een klein schroefje aan de hartspier vastgemaakt. Indien de meetwaarden goed zijn, dan wordt de elektrode vastgemaakt aan de borstspier. Indien alle elektroden op zijn plaats liggen, dan wordt er een ruimte (pocket) gemaakt onder de huid of de spier alwaar de ICD wordt geplaatst. Het maken van een pocket kan wel eens pijnlijk zijn. Hierna wordt de wond dichtgemaakt met oplosbare hechtingen.
In enkele gevallen wordt de schokfunctie van de ICD getest. Wanneer de ICD test wordt gedaan, is dit aan het einde van de procedure. Onder narcose wordt via de ICD een snelle kamerritmestoornis opgewekt. De ICD zal de kamerritmestoornis detecteren en een schok geven. U voelt niets van deze test.
Een schokfunctie test wordt alleen verricht wanneer:
De procedure begint met het schoonmaken van de huid met een ontsmettingsmiddel. Daarna wordt het bovenlichaam bedekt met een steriele doek behalve het operatiegebied. Een transveneuze ICD wordt meestal vlak onder het linker sleutelbeen geplaatst.
De huid en de onderhuid worden lokaal verdoofd, deze prikken kunt u voelen. Indien nodig wordt ook een pijnstiller via het infuus toegediend. Vervolgens wordt een incisie (snee) onder het sleutelbeen gemaakt. De elektroden worden via een bloedvat onder het sleutelbeen naar het hart gebracht onder röntgendoorlichting. De elektrode wordt dan met een klein schroefje aan de hartspier vastgemaakt. Indien de meetwaarden goed zijn, dan wordt de elektrode vastgemaakt aan de borstspier. Indien alle elektroden op zijn plaats liggen, dan wordt er een ruimte (pocket) gemaakt onder de huid of de spier alwaar de ICD wordt geplaatst. Het maken van een pocket kan wel eens pijnlijk zijn. Hierna wordt de wond dichtgemaakt met oplosbare hechtingen.
In enkele gevallen wordt de schokfunctie van de ICD getest. Wanneer de ICD test wordt gedaan, is dit aan het einde van de procedure. Onder narcose wordt via de ICD een snelle kamerritmestoornis opgewekt. De ICD zal de kamerritmestoornis detecteren en een schok geven. U voelt niets van deze test.
Een schokfunctie test wordt alleen verricht wanneer:
- de ICD rechtszijdig wordt geïmplanteerd
- de ICD subcutaan wordt geïmplanteerd
- de operateurs hiertoe beslissen
Na de implantatie
Direct na de behandeling
Op de afdeling verblijft u tot drie uur na de implantatie half rechtop zittend in bed. Daarnaast houdt u de eerste 24 uur rust met de arm aan de implantatiezijde. Zodra u goed wakker bent, mag u eten en drinken. De verpleegkundigen doen regelmatig controles en vragen of u pijn heeft. Zij geven u zo nodig pijnbestrijding, dit versnelt uw herstel. Wanneer de plaatselijke verdoving geleidelijk aan uitwerkt kan het operatiegebied pijnlijk worden. Het is aan te raden de pijnmedicatie vroegtijdig in te nemen en niet te wachten tot de pijn al hevig is.In sommige gevallen mag u dezelfde dag al naar huis. In andere gevallen wordt de ICD de dag na de ingreep nog een keer gecontroleerd door de ICD-technicus. Ook wordt er een controle echo van het hart en een röntgenfoto van hart en longen gemaakt. De verpleegkundig specialist beoordeelt of u naar huis kan. De verpleegkundige voert een ontslaggesprek met u en eventueel uw partner/familie. Heeft u nog vragen, stel ze gerust. Indien alles goed is, gaat u naar huis. U krijgt een brief mee voor uw huisarts, eventueel recepten of formulieren voor de trombosedienst en een poliklinische controle afspraak op de medische ICD poli. De huisarts en de cardioloog van het doorverwijzend ziekenhuis worden door ons per brief geïnformeerd.
De eerste weken na de ICD implantatie
- Zoals na de meeste (lichte) operaties, wordt geadviseerd om de eerste dagen niet in te spannen.
- In verband met de wond mag u de eerste 4 dagen niet douchen. Hierna mag u de bruine pleister zelf verwijderen en als de wond dicht is, mag deze weer nat worden. Belangrijk hierbij is dat u alleen het water van boven naar beneden laat stromen, en niet gaat boenen met een washandje of spons.
- Over de wond zijn kleine hechtpleisters geplakt. Deze kunt u laten zitten totdat ze vanzelf loslaten. De hechtingen hoeven niet te worden verwijderd indien er oplosbare hechtingen zijn gebruikt. Soms worden er niet-oplosbare hechtingen gebruikt. Deze hechtingen worden bij de eerste poliklinische controle verwijderd. De hechtingen niet zelf verwijderen of hieraan trekken.
- De wond dient u goed in de gaten te houden. De eventuele wondpijn zal snel minder worden. Indien de ICD onder de spier is geplaatst kunt u enige weken last houden van spierpijn aan de implantatiezijde. U kunt hiervoor een pijnstiller gebruiken.
- Houd de eerste vier dagen de arm aan de operatiezijde (dit is meestal de linker arm) zo rustig mogelijk om te voorkomen dat de draden losraken.
- Als u na de vierde dag de bovenarm gaat bewegen, houdt u dan de bewegingsruimte gedurende de eerste 3 weken onder schouderhoogte (ongeveer 90 graden). Dit is om verplaatsing van de draden te voorkomen. Het vastgroeien in de hartwand duurt ongeveer 3 weken.
- U dient wel de schouder te bewegen ter voorkoming van pijnklachten aan het schoudergewricht. De bovenarm kunt u langs uw lichaam bewegen, maar niet boven het schoudergewricht laten komen. De onderarm kunt u vrij bewegen.
- Tot 3 weken relatieve rust schoudergordel, ook geen zware dingen tillen of geen zware lichamelijke arbeid verrichten.
- Wandelen in rustig tempo is toegestaan, fietsen is na de eerste 3 weken weer toegestaan.
- Vermijd activiteiten die een zaagbeweging van uw schouder aan de operatiezijde vragen, zoals stofzuigen, ramen lappen en dweilen.
Nacontrole
Ongeveer 2 weken na de implantatie van de ICD vindt de nacontrole plaats. De wond wordt bekeken en zo nodig worden de hechtingen verwijderd. De ICD-technicus bekijkt het ritme, controleert of er de afgelopen periode ritmestoornissen aanwezig waren, de functie van de draden/ICD en de levensduur van de batterij. Indien nodig zal in overleg met de cardioloog de instelling van de ICD en/of de medicatie aangepast worden. De eerste controle vindt bij voorkeur plaats in het ziekenhuis waar de ICD is geïmplanteerd.Daarna vindt de controle minimaal een keer per jaar plaats. Deze controles moeten plaatsvinden in een door de Nederlandse Vereniging van Cardiologie gecertificeerd ziekenhuis. Tijdens deze controles kunt u vragen stellen over het functioneren van de ICD. Als uw medische situatie verandert, wat ook van invloed kan zijn op uw ICD, kunt u dit tijdens deze controles of tijdens de controles bij de cardioloog aangeven.
ICD registratie pas
U krijgt een ICD registratiepas. Deze wordt binnen 2 weken thuisgestuurd via de post. Het is aan te bevelen deze pas bij u te dragen. Op de pas staat informatie over het ICD-systeem, de fabrikant van de ICD, het serie-nummer van de ICD en elektrode(n) en telefoonnummers die u in geval van nood, vragen of problemen kunt gebruiken. Zorg dat u de pas altijd bij u hebt, ook als u een medische behandeling moet ondergaan of een consult heeft bij een arts heeft. U kunt daarnaast ook een SOS-ketting of armband dragen en daarop verwijzen naar de ICD.Technische controle op afstand, telemonitoring
Telemonitoring wordt niet standaard uitgegeven, maar gebeurt op indicatie van de cardioloog of technicus. Steeds meer ICD's beschikken tegenwoordig over een vorm van telemonitoring (ook wel remote monitoring genoemd). Dit betekent dat het hartritme via de ICD op afstand in de gaten wordt gehouden. Door een apparaat naast het bed wordt op gezette tijden via het mobiele netwerk een aantal diagnostische gegevens doorgestuurd. Die gegevens worden strikt vertrouwelijk behandeld en doorgestuurd naar de database van het ziekenhuis. Indien u een indicatie heeft voor remote monitoring, wordt dit met u besproken en met uw akkoord aan u meegegeven. In het geval van een schok, audio- of trilsignalen van de ICD, dient u altijd zelf de arts of de ICD technicus te waarschuwen. Doordat gegevens op gezette tijden worden doorgestuurd zal het ziekenhuis niet direct op de hoogte zijn van problemen.Bijwerkingen en complicaties
Elke operatieve ingreep brengt risico’s met zich mee. Complicaties kunnen tijdens of na de ingreep optreden. Soms is het dan nodig om een nieuwe ingreep te doen. Dit gebeurt bij ongeveer 2 op de 100 patiënten. De complicaties die tijdens en na de implantatie kunnen optreden zijn:
- Nabloeding van de operatiewond/hematoom, bij ongeveer 2 van de 100 patiënten. Soms wordt aansluitend aan de implantatie een kompres geplaatst op de wond om dit te voorkomen. Zelden is het nodig de operatiewond te openen om de bloeding te stoppen. Als u bloedverdunners gebruikt, is de kans op nabloeding iets groter.
- Verschuiving van de draad bij ongeveer 3 van de 100 patiënten. Hierdoor werkt de ICD niet meer goed. Met een tweede ingreep wordt de draad weer op de juiste plek in het hart geplaatst.
- Infectie van de operatiewond bij ongeveer 2 van de 100 patiënten die voor het eerst een ICD krijgen. Soms moeten de ICD en de draden dan verwijderd worden. Ook kan behandeling met antibiotica nodig zijn. Pas na herstel van de infectie kan een nieuwe ICD geplaatst worden.
- Trombosearm bij minder dan 1 van de 100 patiënten. Bij een trombosearm raken de aders waar de draden doorheen lopen, verstopt. Uw arm wordt dik doordat de bloedstroom belemmerd wordt. U krijgt dan bloedverdunners om de verstopping op te heffen.
- Klaplong (luchtlek van de long) bij ongeveer 1 van de 100 patiënten. Bij een klaplong is een deel van de long ingeklapt. Een klaplong kan benauwdheid veroorzaken. Meestal is het luchtlek van de long zo klein dat het met enkele dagen spontaan herstelt. In sommige gevallen is het luchtlek groter en moet er tijdelijk een drain worden geplaatst, zodat de long zich weer herstelt. U wordt dan voor een of meerdere dagen opgenomen.
- Bloeding in het hartzakje komt zeer zelden voor als gevolg van het plaatsen van de ICD. Er wordt direct een slangetje (drain) in het hartzakje geplaatst om het bloed af te voeren. U wordt dan voor een paar dagen opgenomen. Heel soms helpt het slangetje onvoldoende. Een open hartoperatie is dan nodig om de bloeding te stelpen.
| Complicatie | Risico |
| Implantatie gerelateerd | |
| 1 - 3% gemiddeld 2% |
| 1 - 6% gemiddeld 3% |
| 1 - 2% gemiddeld 1% |
| Kleiner dan 1% |
| Kleiner dan 1% |
| Lange termijn complicaties | |
| 1% per jaar |
| Kleiner dan 1% per jaar |
| Kleiner dan 1% per jaar |
| Overlijden als gevolg van complicatie | Zeer zelden |
| Onterechte schokken | 1 – 2% per jaar |
Wanneer contact opnemen?
Neem contact met het ziekenhuis op bij koorts of als u één van de volgende tekenen bij de wond opmerkt en wacht niet te lang in verband met de kans op een infectie:
- Bloedverlies
- Koorts/koude rillingen (bij zwelling van de wond)
- Roodheid
- Toenemende pijn
- Vochtigheid van de huid rondom de wond
- Wijkende wondranden
- Zwelling
Leven met de ICD
Wat te doen bij een schok van de ICD
Wanneer een gevaarlijke hartritmestoornis optreedt, zal de ICD een schok (stroomstoot) geven, die de ritmestoornis corrigeert. U raakt hiervan meestal niet buiten bewustzijn. Een schok van de ICD wordt door de meeste mensen als een krachtige pijnlijke stoot ervaren.U bent tijdens en na de schok geen gevaar voor anderen. Wanneer de ICD een schok geeft dan moet u, uw partner of iemand anders het volgende doen:
- Bij één schok, zonder klachten, binnen 48 uur contact opnemen met het ziekenhuis, voorkeur tijdens kantooruren.
- Bij één schok en indien u klachten heeft direct contact opnemen of 112 bellen.
- Bij twee of meerdere schokken achter elkaar direct 112 bellen.
Buiten kantooruren: kliniek cardiologie (010) 703 53 49 of de Spoed Eisende Hulp
Alarmnummer: 112
Bij de technische controle van de ICD wordt nagegaan of de schok terecht werd gegeven om een levensbedreigende snelle ritmestoornis te beëindigen. Onterechte schokken, bijvoorbeeld ten gevolge van een andere ritmestoornis, spierspanningen of andere oorzaken (stress) zijn ondanks de intensieve technische controles niet volledig uit te sluiten.
Na elke ICD schok (terecht/onterecht) mag u 2 maanden niet autorijden, u hoeft dit niet te melden bij het CBR. Bij een onterechte shock mag u weer rijden wanneer de kans op herhaling geminimaliseerd is.
Sommige ICD's geven bij storingen een audiosignaal (piepjes) of trilsignaal af. Neem in dat geval direct contact met het ziekenhuis op. Ondanks dat de ICD u beschermt voor plotse hartdood door gevaarlijke hartritmestoornissen, kan er ook iets anders aan de hand zijn. Het is raadzaam 112 te bellen en te starten met reanimeren als de ICD drager na enige tijd, eventueel na één of meerdere schokken nog geen eigen ademhaling heeft.
Sport en vrijetijdsbesteding
Sporten is 6 weken na de implantatie, na overleg met uw cardioloog weer toegestaan.Sporten (bergbeklimmen, skiën) of werkzaamheden waarbij u ongelukkig kunt vallen (bijvoorbeeld op daken, steigers, etc) houden een risico in, omdat u door de hartritmestoornis buiten bewustzijn kunt raken. Ook wordt u afgeraden alleen te gaan zwemmen in zee of open water. Als u buiten bewustzijn raakt, kunt u verdrinken. Mocht u graag dicht aan de waterkant vissen raden wij u aan een zwemvest te dragen. Contactsporten (judo, karate, boksen enz.) zijn af te raden vanwege het grote risico op verplaatsing en beschadiging van de huid en/of de ICD zelf.
Met een ICD kunt u gewoon zonnebaden of gebruik maken van de zonnebank of sauna, na overleg met uw cardioloog. Het is ook mogelijk om u aan te melden voor hartrevalidatie.
Seksualiteit
De ICD staat seksueel contact niet in de weg. Het is begrijpelijk dat sommige ICD-dragers en/of partners angstig zijn en zich belemmerd voelen. Dit kan veroorzaakt worden door het hebben van een hartziekte, het gebruik van bepaalde medicatie of angst voor een schok van de ICD. De kans dat de ICD tijdens een intiem moment een schok afgeeft is klein omdat de ICD zo is ingesteld dat hij de bijkomende hogere hartfrequentie als een normale snelle hartslag herkent. Bespreek uw gevoelens met uw partner en neem de tijd om te wennen aan de veranderde situatie.Werken
Het oppakken van het dagelijks leven als ICD drager levert meestal geen problemen op. De termijn waarop u het werk kunt hervatten is afhankelijk van uw herstel, hartziekte en de aard van uw werkzaamheden. In verband met de wondgenezing adviseren wij u tot aan de eerste controle van de ICD niet te werken. Sommige activiteiten kunt u beter vermijden. Als u werkzaam bent in een werkplaats of fabriek of werkt met grote generatoren, krachtcentrales en inductieovens kan de apparatuur de werking van de ICD beïnvloeden. Indien u voor uw beroep gebruik maakt van uw auto zijn er beperkingen voor ICD dragers. Het beroepsmatig vervoeren van personen (onder andere bus, taxi, trein en metro) en goederen geldt een definitief rijverbod (zie hoofdstuk autorijden). Ook werken op grote hoogten (bijvoorbeeld op een ladder) is risicovol vanwege de kans het bewustzijn en het evenwicht te verliezen door hartritmestoornissen en duizeligheid. Te denken valt aan bouwvakkers, glazenwassers en schilders. In enkele gevallen betekent dit dat u andere werkzaamheden moet uitoefenen of zelfs een andere baan moet zoeken. Laat u informeren door de verpleegkundig specialist en/of cardioloog en bespreek de mogelijkheden met uw werkgever of arboarts.Autorijden
Na de implantatie van de ICD heeft u nog altijd een geldig rijbewijs. Alleen voldoet u niet meer aan de medische geschiktheidseisen waarop het rijbewijs destijds is afgegeven. Maar omdat de Nederlandse wetgever geen meldplicht kent, bent u niet verplicht dit zelf te melden. Wilt u echter te allen tijde zowel juridisch als verzekeringstechnisch 100% gedekt zijn, dan adviseren wij u een nieuw rijbewijs met code 100 of 101 aan te vragen.Wanneer u de ICD heeft gekregen, maar nog niet eerder een ritmestoornis heeft gehad, mag u twee weken na de implantatie een aanvraag rijbewijs met code 100 of 101 doen en mag u nadien weer autorijden. Indien u de ICD heeft gekregen nadat u eerder een levensbedreigende hartritmestoornis heeft gehad, kunt u dit na twee maanden doen. Hiervoor geldt dat u intussen geen terechte of onterechte schok heeft gehad en dat de cardioloog akkoord gaat met dat u weer mag autorijden. Het gebruik van de rijbewijzen van Groep 2 (C, C+E en D+E) is voor ICD-dragers uitgesloten.
Aanvragen rijbewijs code 100: het besturen van een motorvoertuig voor privégebruik met een rijbewijs A, B, of B+E door ICD-dragers.
- Eigen verklaring, kunt u kopen op het gemeentehuis of downloaden en kopen via www.cbr.nl (eigen verklaring met geneeskundig verslag, is nodig als uw rijbewijs op of na de datum verloopt waarop u 75 wordt, u moet dan nu de verplichte medische keuring voor 75-jarige ondergaan)
- Geschiktheidsverklaring van de cardioloog, rapport Specialist-Cardioloog ICD, code 100 (downloaden via www.stin.nl)
- Beide formulieren opsturen naar het (Regio)kantoor van het CBR, Postbus 1062,2280 CB Rijswijk
- Na enige tijd krijgt u een verklaring van geschiktheid voor maximaal 5 jaar (indien CBR akkoord is). Hiermee kunt u op het gemeentehuis een rijbewijs kopen met code 100, u mag dan weer autorijden.
- Eigen verklaring, kunt u kopen op het gemeentehuis of downloaden en kopen via www.cbr.nl (eigen verklaring met geneeskundig verslag, is nodig als uw rijbewijs op of na de datum verloopt waarop u 75 wordt. U moet dan nu de verplichte medische keuring voor 75-jarige ondergaan.)
- Geschiktheidsverklaring van de cardioloog, code 101 formulier (downloaden via www.stin.nl).
- Werkgeversverklaring laten invullen door de werkgever (downloaden via www.stin.nl) (bent u zelfstandig beroepsbeoefenaar dan mag u deze verklaring zelf invullen en een uittreksel meesturen van uw inschrijving bij de Kamer van Koophandel en eigentoelichting aanvraag code 101).
- Alle formulieren opsturen naar CBR, Postbus 3014, 2280 GA Rijswijk. Meer informatie over autorijden en vaarbewijzen met een ICD kunt u vinden op www.stin.nl
- Uw rijbewijs is nog niet verlopen.
- U heeft alle documenten en verklaringen ingestuurd en deze zijn zichtbaar in uw online MijnCBR-omgeving. Aangeraden wordt om een kopie van alle documenten bij uw autopapieren te bewaren.
- Geadviseerd wordt om daarnaast contact op te nemen met uw verzekeringsmaatschappij. De verzekeringsmaatschappijen kunnen onderling verschillen in hun antwoord of u verzekerd bent als u gaat auto rijden voordat u formeel de code 100/101 op uw rijbewijs heeft.
Reizen met een ICD
Reizen met een ICD is geen probleem, in sommige gevallen wordt het afgeraden gezien de onderliggende hartziekte. Houd er rekening mee dat het aantal mogelijkheden voor ICD controle in de westerse wereld aanmerkelijk groter is dan bijvoorbeeld in Centraal Azië en in de binnenlanden van Zuid-Afrika.Zorg ervoor dat u altijd de ICD registratiepas bij u heeft, deze kunt u tonen bij veiligheidscontroles en detectiepoortjes. U bent als ICD drager niet verplicht deze poortjes te passeren, laat u handmatig fouilleren. De bodyscan geeft geen problemen, ICD dragers kunnen hier veilig doorheen. Op de website van de STIN/reizen staan de adressen van de ziekenhuizen in het buitenland waar de ICD kan worden uitgelezen, voorbeeldbrieven en tips voor in het buitenland.
Huishoudelijke en andere apparatuur met elektromagnetische invloeden
Let u bij het gebruik hiervan op het CE- keurmerk. Zorg dat het apparaat goed functioneert en de elektriciteit- of voedingsdraden niet beschadigd zijn. Door een elektrische schok kan het ICD-systeem beschadigd raken. ICD dragers kunnen vrijwel alle huishoudelijke apparatuur, gereedschap en kantoorapparatuur hanteren.Zware elektromagnetische velden kunnen de ICD beïnvloeden, maar nooit helemaal uitzetten. Zodra u zich van de bron verwijdert, zal de ICD over het algemeen weer normaal gaan functioneren. In uitzonderlijke gevallen kan een elektromagnetisch veld dusdanige storing veroorzaken dat er een schok wordt afgegeven of de instellingen veranderen. Het gebruik van luidsprekerboxen, zendapparatuur van radioamateurs en inductie kookplaten zijn bij normaal gebruik veilig, geadviseerd wordt een armlengte afstand te houden. Wees voorzichtig met draadloze telefoons en mobiele telefoons, deze niet gebruiken aan de kant waar de ICD is geïmplanteerd, maar aan de andere zijde van uw lichaam.
De volgende situaties dienen te worden vermeden:
- Elektrische boor- en zaagmachines die op en tegen de schouder gehanteerd worden (vooral vanwege de trillingen).
- (Bedrijfs)ruimten met veel zware industriële apparatuur en sterke elektromagnetische velden.
- Een scheepsradar zou mogelijk storing kunnen veroorzaken.
Vervanging van de ICD
Tegenwoordig gaan ICD’s tussen de zeven en meer dan tien jaar mee. Dit is afhankelijk van het type ICD, en met name hoeveel stroom de pacemakerfunctie verbruikt. Wanneer de batterij bijna leeg is, moet het kastje met een kortdurende ingreep vervangen worden. De draden worden niet vervangen.Vijf tot tien jaar is een lange tijd. Ongeveer een jaar voor het vervangen van een ICD zal de arts met u bespreken of u, afhankelijk van uw situatie, opnieuw een ICD nodig heeft. U kunt dan ook zelf opnieuw kiezen voor wel of geen ICD. Als u geen nieuwe ICD nodig heeft, zal de ICD worden verwijderd. De draden blijven meestal zitten in het lichaam. Ook als de ICD niet leeg is, kan in uitzonderlijke gevallen de ICD worden verwijderd.
Uitzetten van de ICD schokfunctie
Er kunnen omstandigheden zijn waarin de voordelen van de ICD niet meer opwegen tegen de nadelen, bijvoorbeeld bij een ernstige ziekte of in de laatste levensfase. Een werkende ICD kan het overlijdensproces verstoren door het afgeven van schokken. Deze schokken kunnen worden voorkomen door de schokfunctie van de ICD tijdig uit te zetten. Het is belangrijk dat u het uitzetten van de schokfunctie tijdig bespreekt met uw behandelaren, zoals uw cardioloog en/of uw huisarts. Ook is het belangrijk dat uw naasten op de hoogte zijn van uw wensen, zodat zij namens u kunnen spreken als dat nodig mocht zijn. De ICD-technicus kan de schokfunctie van de ICD uitzetten met behulp van de 'programmer' die ook tijdens de ICD controles wordt gebruikt. Dit duurt enkele minuten. Het uitzetten van de schokfunctie betekent dat de ICD niet meer ingrijpt bij een hartritmestoornis en dat het stervensproces niet wordt verstoord door ongewenste schokken. Het betekent niet dat u onmiddellijk komt te overlijden.Begraven en cremeren
Als u na uw overlijden wordt gecremeerd, moet uw ICD voor de crematie worden verwijderd. Dit dienen uw nabestaanden door te geven aan de uitvaartondernemer. Als u wordt begraven, is verwijdering van de ICD wenselijk vanwege het milieu. Onderdelen van de ICD worden als chemisch afval beschouwd.Contact
Heeft u na het lezen van deze folder nog vragen, of heeft u na uw behandeling nog vragen of problemen? Neem dan contact op met de ICD technicus binnen kantooruren: (010) 704 10 60.
Email: efotech@erasmusmc.nl
Email: efotech@erasmusmc.nl
Meer informatie?
Patiëntenverenigingen:
- STIN, Stichting ICD dragers Nederland, Hof van Holland 61 1508XR Zaandam, 075 7850392, www.stin.nl
- Nederlandse Hartstichting: postbus 300, 2501 CH Den Haag, 0900 3000 300 (lokaal tarief) www.hartstichting.nl
Stappenplan rijbewijs aanvragen
Als ICD drager is uw rijbewijs niet meer geldig. U moet een nieuw rijbewijs met een code aanvragen. Dit is het stappenplan voor het aanvragen van een rijbewijs met een code.
Na implantatie is er wachttijd voordat u mag autorijden of een ander motorvoertuig mag besturen. Als u de ICD krijgt terwijl u nog geen levensbedreigende ritmestoornis heeft gehad (primaire preventie) heeft u na implantatie twee weken wachttijd. Als u de ICD krijgt nadat u een levensbedreigende ritmestoornis heeft gehad (secundaire preventie) heeft u na implantatie twee maanden wachttijd.
Als u in deze tijd een terechte ICD shock heeft gekregen, heeft u opnieuw 2 maanden wachttijd. U kunt de gezondheidsverklaring en de aanvraag voor een nieuw rijbewijs op 2 manieren aanvragen, namelijk digitaal of op papier.
Digitaal (via internet):
Na implantatie is er wachttijd voordat u mag autorijden of een ander motorvoertuig mag besturen. Als u de ICD krijgt terwijl u nog geen levensbedreigende ritmestoornis heeft gehad (primaire preventie) heeft u na implantatie twee weken wachttijd. Als u de ICD krijgt nadat u een levensbedreigende ritmestoornis heeft gehad (secundaire preventie) heeft u na implantatie twee maanden wachttijd.
Als u in deze tijd een terechte ICD shock heeft gekregen, heeft u opnieuw 2 maanden wachttijd. U kunt de gezondheidsverklaring en de aanvraag voor een nieuw rijbewijs op 2 manieren aanvragen, namelijk digitaal of op papier.
Digitaal (via internet):
- Vul de Gezondheidsverklaring in via de website van het CBR. Hiervoor heeft u uw DigiD nodig.
- Na het invullen van de gezondheidsverklaring ontvangt u van het CBR een formulier voor de cardioloog. Op dit formulier staat een ZD (ZorgDomein)-code voor de cardioloog.
- Wordt u doorverwezen naar meerdere artsen, dan vindt u meerdere ZD-codes.
- Als u ouder bent dan 75 jaar, dan heeft u naast de Gezondheidsverklaring ook een medische keuring nodig. Uw huisarts of een keuringsarts kan deze uitvoeren.
- De ZD-code voor de cardioloog neemt u mee naar de ICD technicus als u voor controle komt.
- U kunt ook de ZD-code mailen naar efotech@erasmusmc.ml; dan neemt de ICD technicus contact met u op.
- Met de ZD-code zal het keuringsrapport via ZorgDomein worden ingevuld.
- De belangrijkste voorwaarde voor het CBR is dat er geen ICD shock is geweest. Er zal dus een ICD controle moeten plaatsvinden op de polikliniek of via de digitale uitlezing van de ICD met home-monitoring.
- Het CBR stuur u een verklaring van geschiktheid voor maximaal 5 jaar. Hiermee kunt u op het gemeentehuis een rijbewijs met code 100 of 101 bestellen.
- U koopt de gezondheidsverklaring bij het gemeentehuis of stadsdeelraadkantoor (kosten variëren per gemeente)
- U krijgt bij uw rijbewijscontrole een ingevuld formulier “rapport van de cardioloog”.
- U stuurt de gezondheidsverklaring samen met het “rapport van de cardioloog” op naar het hoofd medische zaken van het CBR in Rijswijk.
- Alle vragen beantwoorden.
- Bij de vraag over Hart en Vaatziekten vult u JA in.
- Op de achterkant van het formulier vult u in dat u ICD drager bent.
- Bent u 70 jaar of ouder, en verloopt uw oude rijbewijs op of na uw 75ste verjaardag, dan is er altijd een medische keuring nodig.
- Vanaf 75 jaar is de medische keuring verplicht. Uw huisarts kan dit voor u regelen via een onafhankelijke arts.
- Als u uw rijbewijs nodig heeft voor uw werk/beroep, dan heeft u een code 101 rijbewijs nodig. Met een code 101 rijbewijs mag u maximaal 4 uur per dag voor uw werk rijden. U mag voor uw werk geen personen vervoeren en geen bestuurders onder uw toezicht laten rijden. Dat betekent dat u niet mag werken als taxichauffeur of rij-instructeur. Als u hiervoor in aanmerking komt, heeft het CBR een verklaring van uw werkgever nodig. Met uw eigen Gezondheidsverklaring, het rapport van de cardioloog en de verklaring van de werkgever kunt u een nieuw code 101 rijbewijs aanvragen.
- De geldigheid van het rijbewijs met code 100 of 101 is maximaal 5 jaar. Hierna moet het rijbewijs opnieuw worden aangevraagd volgens het bovenstaande stappenplan.
- Adres CBR: Postbus 1062, 2280CB Rijswijk.
- Vergeet niet uw oude rijbewijs in te leveren.
- Bij vragen kunt u altijd contact opnemen met de ICD technicus.
Uitleg van moeilijke woorden
Transveneuze ICD
Een transveneuze ICD is een ICD die dicht bij het sleutelbeen onder de huid geplaatst wordt. De draden verbinden de ICD via een bloedvat met de binnenkant van uw hart.
Subcutane ICD
Een subcutane ICD is een ICD die onder de linker oksel onder de huid geplaatst wordt. De draad ligt onder de huid naast het borstbeen. Er zit dus geen draad in een bloedvat en in het hart.
Pacemaker
Een pacemaker is een apparaat dat het hartritme regelt. Als het hartritme te traag wordt, geeft de pacemaker stroomstootjes af en trekt het hart weer samen in het juiste ritme.
Bradycardie
Een te langzaam hartritme wordt een bradycardie genoemd. Als het hartritme heel erg langzaam is, of als een te langzaam hartritme klachten geeft, kan dit worden behandeld met een pacemaker.
Tachycardie
Een te snel hartritme wordt een tachycardie genoemd. Een snel hartritme kan ontstaan in de boezems of in de hartkamers. Snelle hartritmes uit de boezem zijn bijna nooit levensbedreigend. Snelle hartritmes uit de hartkamer zijn bijna altijd levensbedreigend.
Ventrikeltachycardie
Ventrikeltachycardie is een levensbedreigende ritmestoornis. Het is een ritmestoornis in de hartkamer (ventrikel). Een ventrikel tachycardie kan vanzelf overgaan. Als dat niet gebeurt en er niet wordt ingegrepen, dan voelt u zich niet lekker of raakt u buiten bewustzijn. Ook kunt u hieraan overlijden.
Ventrikelfibrilleren
Ventrikelfibrilleren gaat bijna nooit vanzelf over. Als er niet wordt ingegrepen, raakt u buiten bewustzijn en overlijdt u binnen enkele minuten.
Secundaire preventie
Als u al een keer een levensbedreigende ritmestoornis (dus ventrikeltachycardie of ventrikelfibrilleren) heeft gehad, krijgt u een ICD voor secundaire preventie.
Primaire preventie
Als u nog niet eerder een hartritmestoornis heeft doorgemaakt, maar op basis van uw diagnose een verhoogd risico heeft op levensbedreigende hartritmestoornissen, krijgt u een ICD voor primaire preventie.
Een transveneuze ICD is een ICD die dicht bij het sleutelbeen onder de huid geplaatst wordt. De draden verbinden de ICD via een bloedvat met de binnenkant van uw hart.
Subcutane ICD
Een subcutane ICD is een ICD die onder de linker oksel onder de huid geplaatst wordt. De draad ligt onder de huid naast het borstbeen. Er zit dus geen draad in een bloedvat en in het hart.
Pacemaker
Een pacemaker is een apparaat dat het hartritme regelt. Als het hartritme te traag wordt, geeft de pacemaker stroomstootjes af en trekt het hart weer samen in het juiste ritme.
Bradycardie
Een te langzaam hartritme wordt een bradycardie genoemd. Als het hartritme heel erg langzaam is, of als een te langzaam hartritme klachten geeft, kan dit worden behandeld met een pacemaker.
Tachycardie
Een te snel hartritme wordt een tachycardie genoemd. Een snel hartritme kan ontstaan in de boezems of in de hartkamers. Snelle hartritmes uit de boezem zijn bijna nooit levensbedreigend. Snelle hartritmes uit de hartkamer zijn bijna altijd levensbedreigend.
Ventrikeltachycardie
Ventrikeltachycardie is een levensbedreigende ritmestoornis. Het is een ritmestoornis in de hartkamer (ventrikel). Een ventrikel tachycardie kan vanzelf overgaan. Als dat niet gebeurt en er niet wordt ingegrepen, dan voelt u zich niet lekker of raakt u buiten bewustzijn. Ook kunt u hieraan overlijden.
Ventrikelfibrilleren
Ventrikelfibrilleren gaat bijna nooit vanzelf over. Als er niet wordt ingegrepen, raakt u buiten bewustzijn en overlijdt u binnen enkele minuten.
Secundaire preventie
Als u al een keer een levensbedreigende ritmestoornis (dus ventrikeltachycardie of ventrikelfibrilleren) heeft gehad, krijgt u een ICD voor secundaire preventie.
Primaire preventie
Als u nog niet eerder een hartritmestoornis heeft doorgemaakt, maar op basis van uw diagnose een verhoogd risico heeft op levensbedreigende hartritmestoornissen, krijgt u een ICD voor primaire preventie.