Astma
Wat is astma?
Astma is een chronische ontsteking van de luchtwegen. De kenmerken zijn:

- benauwdheid,
- piepende ademhaling,
- hoesten.

Hoe stellen we astma vast?
We kunnen vaststellen of uw kind astma heeft, door te kijken naar de klachten van uw kind, de longfunctie, en door te kijken hoe uw kind reageert op medicijnen. Uw kind heeft meer kans op astma als het in de familie voorkomt. Of als uw kind allergieën heeft.
Wat is een longfunctie onderzoek?
Bij een longfunctie onderzoek moet uw kind heel hard en lang uitblazen in een longfunctie-apparaat. We meten dan of de luchtwegen vernauwd zijn. Vanaf de leeftijd van 4 jaar gaan we hiermee oefenen. We geven u graag meer informatie hierover.
Waarom krijgt mijn kind een astma-aanval?
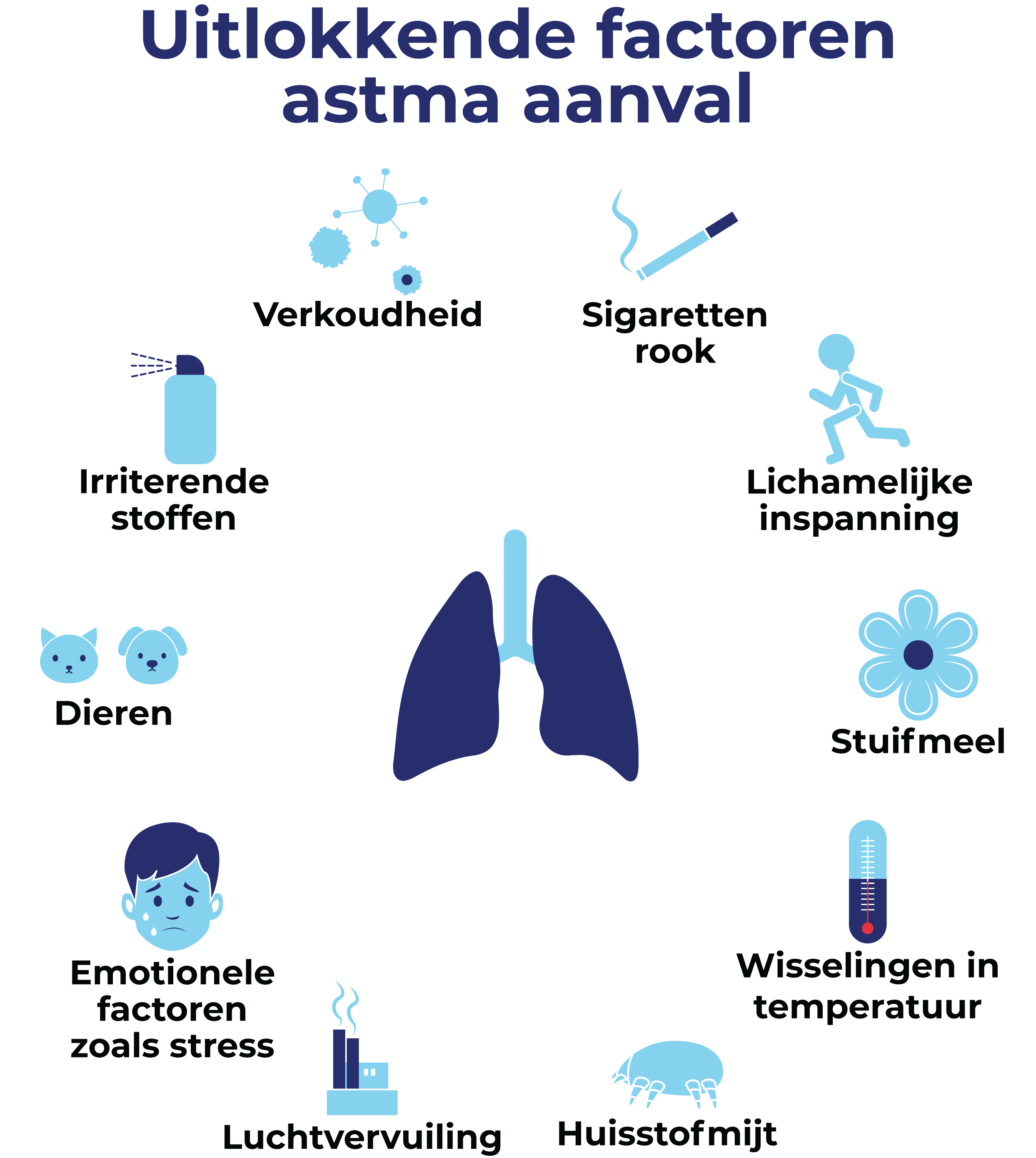
De meest voorkomende oorzaak voor een astma-aanval is een verkoudheid. Andere oorzaken zijn: lichamelijke inspanning, luchtvervuiling zoals rook van een vuurtje, sigaretten rook, huisstofmijt, emotionele factoren zoals stress, irriterende stoffen zoals uit een spuitbus, temperatuurwisselingen zoals koude lucht, huidschilfers van dieren of stuifmeel. U ziet dit ook in deze afbeelding.

Benauwdheid
Hoe zie ik dat mijn kind benauwd is?
Benauwdheid ziet er bij ieder kind weer anders uit. Het is belangrijk dat u leert herkennen wanneer uw kind benauwd is. De ene keer kunnen de klachten erger of minder erg zijn dan anders. Mogelijke signalen kunnen zijn: (let op, uw kind hoeft niet alle signalen te krijgen)
- Ademhaling: uw kind ademt zwaar, piepend, zagend of sneller dan normaal.
- Hoesten: bij een astma-aanval hoest uw kind vaak meer, vooral in de avond en nacht. Of bij bij inspanning.
- Houding : uw kind kan niet goed plat liggen en heeft opgetrokken schouders
- Neus : verstopte neus
- Gezicht: bleek gezicht, donkere kringen rond de ogen
- Keel : pijnlijke keel, soms dichtzittende keel of kriebel in de keel
- Hoofd : warm hoofd of hoofdpijn
- Buik : buikpijn of verminderde eetlust
- Gedrag : verandering ten opzichte van normaal
Ernstige benauwdheid
Tekenen dat uw kind erg benauwd is:- De borst trekt naar binnen onder en/of tussen de ribben. Soms trekt het kuiltje in de hals ook naar binnen.
- Uw kind praat met weinig woorden.
- De neusgaten worden wijder bij het inademen (neusvleugelen).
Actieplan
Overzicht

Groene zone: het gaat goed

Uw kind zit in de groene zone: het gaat goed. Kenmerken van de groene zone:
- Geen piepen,
- Geen hoesten,
- Geen benauwdheid,
- Geen kortademigheid tijdens de dag of nacht,
- Kan deelnemen aan alle normale activiteiten
- Geen klachten bij inspanning
Medicijnen
Uw kind moet elke dag de onderhoudsmedicatie innemen, ook als het goed gaat. De arts heeft u verteld welke medicijnen dit zijn.Zo nodig mag uw kind 15 minuten vóór het sporten of de gymles 2x de blauwe puf.
Oranje zone: astmaklachten worden erger

Uw kind zit in de oranje zone: de klachten nemen toe. Kenmerken van de oranje zone:
- Piepen,
- Hoesten,
- Benauwd,
- Kortademig,
- ’s Nachts wakker door de astmaklachten.
- Kan aan sommige activiteiten deelnemen, maar niet aan alle activiteiten. Zoals school of sport
Wat moet u doen?
Geef uw kind 4 puffen van de blauwe puf (dat is 400mcg Ventolin/salbutamol)Let goed op uw kind, kijk of deze medicijnen werken.
Werkt het niet?
Uw kind mag maximaal 8x per dag 2 puffen van de blauwe puf. Geef uw kind dit elke 3 uur. Indien nodig, mag u 4 puffen per keer geven.Gebruik altijd de voorzetkamer.
Wanneer contact opnemen?
- Neem altijd contact op als de klachten niet verbeteren of zelfs erger worden, zelfs na elke 3 uur een blauwe puf.
- Neem altijd contact op als de blauwe puf (Ventolin/salbutamol) korter dan 3 uur werkt.
- Neem altijd contact op als uw kind langer dan 24 uur elke 3 uur de blauwe puf gebruikt
Verkouden
Merkt u dat uw kind verkouden wordt? Begin dan direct met spoelen van de neus. Gebruik 4x per dag een zoutspray. Voor het slapen kunt u xylometazoline neusspray geven, dit mag u max 7 dagen gebruiken.Rode zone: ernstige klachten

Uw kind zit in de rode zone: uw kind heeft ernstige klachten. Alarmsignalen van de rode zone:
- Zeer kortademig
- Zeer benauwd
- De luchtwegverwijdende medicijnen helpen niet
- Uw kind heeft moeite met praten of lopen door de benauwdheid
- Uw kind gebruikt de hulpademhalingsspieren: zoals neusvleugelen, intrekken onder de ribben of in de hals.
Wat moet u doen?
Heeft uw kind 1 van bovenstaande alarmsignalen?- Geef 4 tot 6 puffen van de blauwe puf (Ventolin/salbutamol).
- Neem direct contact op met een arts
- Overleg met de arts waar uw kind gezien moet worden.
- Geef tot die tijd elke 15 minuten 2 puffen van de blauwe puf (Ventolin/salbutamol).
- Als het nodig is belt u 112 en vraagt u om een ambulance.
Let op
- Blijf bij uw kind.
- Kijk en luister goed naar uw kind.
- Noteer de tijd en hoeveelheid medicijnen die u geeft.
- Blijf rustig.
- Vermijd prikkels, zoals inspanning of tabaksrook.
Blauwe puf (Salbutamol)
Gebruik van Salbutamol
Salbutamol maakt de luchtwegen wijder. Hierdoor kan uw kind makkelijker ademen. Uw kind gebruikt het als hij/zij benauwd is. Maar uw kind kan Salbutamol ook gebruiken vóór een lichamelijke inspanning, zoals een sporten of gymles op school. Het voorkomt dat dat uw kind tijdens de inspanning benauwd wordt.
Afbouwschema
Als uw kind klachten heeft, mag uw kind extra Salbutamol. Worden de klachten duidelijk minder? Dan kunt u de Salbutamol weer gaan afbouwen. Gebruikt hiervoor onderstaand schema. Als het goed blijft gaan, kunt u doorgaan met de volgende dag in het schema. Als het niet goed genoeg gaat, herhaal dan de dag uit het schema.
Als het weer beter gaat, kunt u de extra pufjes weer afbouwen volgens het schema.
Blijf wel altijd de onderhoudsmedicatie gebruiken uit de groene zone.
| Dag | Hoeveel puffen? | Wanneer? |
| Dag 1 | 8x per dag 2 puffen | elke 3 uur, ook in de nacht doorgaan |
| Dag 2 | 6x per dag 2 puffen | elke 4 uur |
| Dag 3 | 4x per dag 2 puffen | 08.00 + 12.00 + 16.00 + 20.00 uur |
| Dag 4 | 3x per dag 2 puffen | 08.00 + 14.00 + 20.00 uur |
| Dag 5 | 2x per dag 2 puffen | 08.00 + 20.00 uur |
| Dag 6 | Zo nodig nog 2 puffen geven. Niet nodig? Dan stop |
Wat moet ik doen als mijn kind weer benauwd wordt?
Wordt uw kind na het afbouwen weer opnieuw benauwd? Dan mag u weer beginnen met extra pufjes geven, zoals aangegeven in de oranje zone. Dit mag ook als uw kind weer gaat hoesten of piepen, 's nachts wakker wordt van de klachten. Of als uw kind niet kan deelnemen aan normale activiteiten zoals school, sport en gym.Als het weer beter gaat, kunt u de extra pufjes weer afbouwen volgens het schema.
Blijf wel altijd de onderhoudsmedicatie gebruiken uit de groene zone.
Contact
Wanneer contact opnemen?
- Als de klachten niet verbeteren of zelfs toenemen ondanks dat uw kind elke 3 uur luchtwegverwijdende medicijnen inhaleert.
- Als uw kind langer dan 24 uur elke 3 uur luchtweg verwijdende medicatie gebruikt.
- Uw kind zo benauwd is dat het alleen in korte zinnen kan praten.
- Als uw kind angstig wordt van de benauwdheid.
Telefoonnummers
Overdag
- Uw eigen huisarts
- Polikliniek kinderlongziekten: 010-7036293
- Longverpleegkundige : 06-28966689
- Huisartsenpost
- SEH ErasmusMC: 010-7040704
Meer informatie
Kijk op www.longfonds.nl en www.inhalatorgebruik.nl voor het inhaleren op de juiste wijze.