Over de operatie
Tijdens de operatie halen we uw baarmoeder weg. Dit doen we met een laparoscopie. Dat is een kijkoperatie, waarbij de gynaecoloog een kijkbuis (laparoscoop) in uw buikholte brengt. Zo kan hij/zij de baarmoeder zien en baarmoeder, eileiders en baarmoederhals weghalen. Soms is het ook nodig om uw eierstokken weg te halen. Dit spreken we van tevoren met u af.
Voorbereiding
Pre-operatieve screening en anesthesie
Voordat u wordt geopereerd, krijgt u een verwijzing naar de POS (de polikliniek Pre-Operatieve Screening). Hier bekijken we uw gezondheid, welke risico’s u eventueel loopt tijdens de operatie en welke verdoving (anesthesie) het meest geschikt is. Meer informatie hierover leest u in ‘Op de preoperatieve polikliniek’.Gesprek met de verpleegkundige
Op de polikliniek heeft u een gesprek met de oncologieverpleegkundige. Zij stelt u vragen en verzamelt gegevens die belangrijk zijn voor uw ziekenhuisopname. Met haar kunt u ook praten over gevoelens en emoties die met uw ziekte te maken hebben. De oncologieverpleegkundige is uw aanspreekpunt rondom de operatie en de periode daarna.Maatschappelijk werk
Een maatschappelijk werker kan u en uw familie begeleiden en ondersteunen bij het verwerken van uw ziekte. Ook kan een maatschappelijk werker informatie en advies geven over de praktische gevolgen van uw ziekte. Wilt u contact met een van onze maatschappelijk werkers? Dan kunt u voor de opname al kennismaken.Niet scheren
Het is belangrijk dat u het operatiegebied (de schaamstreek) niet scheert in de week voor uw operatie. Scheren kan kleine wondjes veroorzaken die soms met het blote oog bijna niet te zien zijn. Deze wondjes verhogen de kans op het ontstaan van infecties van de operatiewond. Dit kan een reden zijn om uw operatie uit te stellen. Als uw arts het nodig vindt om lichaamshaar weg te halen, dan doen wij dit met een tondeuse op de operatiekamer.Opname in het ziekenhuis
Meestal komt u op de dag van de operatie naar het ziekenhuis. Tenzij uw operatie ’s ochtends als eerste is. Dan komt u 1 dag van tevoren naar het ziekenhuis.
6 uur voordat u in het ziekenhuis moet zijn, mag u niet meer eten en roken. U mag dan nog wel heldere dranken drinken. Bijvoorbeeld water, thee en aanmaaklimonade. 2 uur voordat u in het ziekenhuis moet zijn, mag u ook niets meer drinken.
Ligt u de dag voor de operatie al in het ziekenhuis? Dan vertelt de verpleegkundige hoe laat u nuchter moet zijn.
Gebruikt u medicijnen? Bespreek dit altijd met uw arts. Sommige medicijnen mag u rond de operatie niet innemen. Moet u de medicijnen innemen? Dit mag altijd met een slokje water. Ook in de tijden dat u nuchter moet zijn.
Meer informatie over nuchter zijn bij een operatie leest u in de folder “Nuchter rondom een operatie”
- U heeft een kennismakingsgesprek met de verpleegkundige. Hij/zij vraagt welke medicijnen u gebruikt. Neem een recente medicatielijst mee. Ook maakt de verpleegkundige afspraken met u over het innemen van uw medicijnen. Hij/zij vraagt ook of u allergieën heeft, hoe uw algemene gezondheid is en hoe uw situatie thuis is.
- We noteren de naam en het telefoonnummer van uw contactpersoon. Uw contactpersoon is degene die wij na de operatie bellen om te vertellen dat de operatie achter de rug is. U kunt uw partner, familielid of goede vriend(in) opgeven als contactpersoon.
- Een co-assistent neemt een medische vragenlijst met u door.
- We nemen bloed bij u af.
Nuchter zijn
Voor uw operatie moet u nuchter zijn. U mag dan niet eten, drinken of roken.6 uur voordat u in het ziekenhuis moet zijn, mag u niet meer eten en roken. U mag dan nog wel heldere dranken drinken. Bijvoorbeeld water, thee en aanmaaklimonade. 2 uur voordat u in het ziekenhuis moet zijn, mag u ook niets meer drinken.
Ligt u de dag voor de operatie al in het ziekenhuis? Dan vertelt de verpleegkundige hoe laat u nuchter moet zijn.
Gebruikt u medicijnen? Bespreek dit altijd met uw arts. Sommige medicijnen mag u rond de operatie niet innemen. Moet u de medicijnen innemen? Dit mag altijd met een slokje water. Ook in de tijden dat u nuchter moet zijn.
Meer informatie over nuchter zijn bij een operatie leest u in de folder “Nuchter rondom een operatie”
Tijdens de operatie
Op de dag van de operatie wordt u opgenomen op de verpleegafdeling Gynaecologie.
- Let op: u mag geen sieraden, piercings, make-up of hoofddeksel dragen. Ook zet u uw bril af en doet u contactlenzen en kunstgebit uit.
- De verpleegkundige geeft u speciale operatiekleding.
- De verpleegkundige brengt u met uw bed naar de verkoever. Dat is de wachtruimte voor de operatiekamer.
- In de verkoever neemt een gespecialiseerde verpleegkundige tijdelijk uw zorg over.
- De anesthesioloog (de arts die de verdoving geeft) en zijn assistent halen u op uit de verkoever.
In de operatiekamer
In de operatiekamer staat een team van artsen en operatie-assistenten voor u klaar.- We lopen de laatste veiligheidsprocedures na.
- We vragen naar uw naam en geboortedatum, we controleren uw polsbandje en vragen of u allergisch bent.
- We bevestigen de afgesproken operatie.
- U krijgt een infuus. Dit gebruiken we voor het toedienen van vocht, medicatie en anesthesiemiddelen (narcosemiddelen).
- U krijgt volledige anesthesie (narcose). Hierdoor is uw hele lichaam verdoofd en bent u buiten bewustzijn.
De operatie
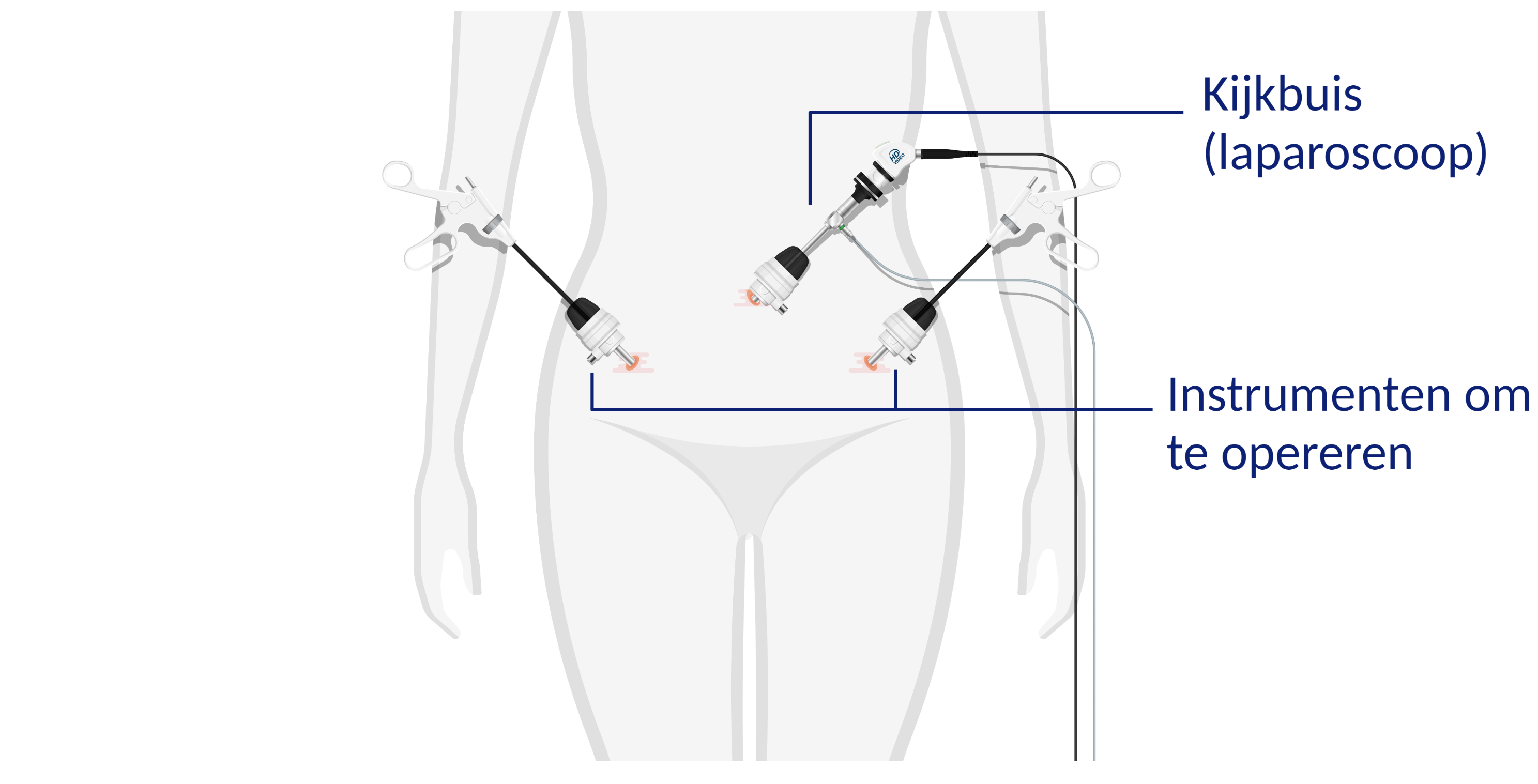
De operatie verloopt zo:- De gynaecoloog maakt meestal een sneetje van ongeveer 1 cm in de onderrand van uw navel. Door dat sneetje brengt hij een dunne holle naald in uw buikholte.
- We vullen de buik met koolzuurgas. Dat is niet schadelijk. Zo ontstaat ruimte in de buik om de verschillende organen te zien.
- De gynaecoloog brengt via dit sneetje de kijkbuis (laparoscoop) in uw buik. Deze sluiten we aan op een videocamera. Zo kunnen we de baarmoeder, eileiders en eierstokken zien op de monitor.
- De gynaecoloog maakt een tweede en derde sneetje in uw onderbuik. Hierdoor brengt hij de instrumenten om te opereren in de buik.
- Met deze instrumenten maakt de gynaecoloog de baarmoeder los. Als we met u hebben besproken dat we ook uw eierstokken weghalen, maakt de gynaecoloog deze ook los.
- De gynaecoloog verwijdert de baarmoeder via de vagina. Daarna hecht hij/zij de vaginatop dicht.
Afbeelding(en) gemaakt met BioRender.com
Na de operatie
Direct na de operatie brengt de anesthesioloog u naar de uitslaapkamer (verkoever). Daar blijft u tot u goed wakker bent. Daarna gaat u terug naar de verpleegafdeling Gynaecologie.
Let op: heeft u pijn?Waarschuw de verpleegkundige op tijd. Wacht niet tot de pijn te erg (onhoudbaar) is. De verpleegkundige vraagt u meerdere keren per dag hoe het gaat met de pijn.
Volg daarnaast deze adviezen om trombose te voorkomen:
Pijnbestrijding
Na de operatie heeft u medicijnen tegen de pijn nodig. Die zorgen dat u goed kunt bewegen, hoesten en doorademen. Dit is belangrijk om complicaties zoals longproblemen en trombose te voorkomen. Daarnaast kost het u energie als u pijn heeft. Deze energie heeft u hard nodig voor uw herstel. U kunt van ons een kussentje krijgen waarmee u uw buik kunt ondersteunen. Dit verzacht te pijn, vooral bij het hoesten.Let op: heeft u pijn?Waarschuw de verpleegkundige op tijd. Wacht niet tot de pijn te erg (onhoudbaar) is. De verpleegkundige vraagt u meerdere keren per dag hoe het gaat met de pijn.
Infuus
U heeft een infuus totdat u goed drinkt en geen medicijnen meer krijgt via het infuus. In het algemeen verwijderen we het infuus dezelfde dag als de operatie of de volgende dag.Blaaskatheter
Tijdens de operatie krijgt u een blaaskatheter. Dat is een dun slangetje in uw blaas. De blaaskatheter voert uw urine af naar een opvangzak naast uw bed. We verwijderen de katheter als u zelf uit bed kunt komen. Dat is meestal dezelfde dag als de operatie of de volgende dag.Wondverzorging
- Meestal sluiten we de wondjes met oplosbare hechtingen. Dat betekent dat we de hechtingen er niet uit hoeven halen.
- Als de wondjes droog zijn, hoeft er geen pleister meer op.
- U mag douchen met de wond, maar niet in bad.
Bewegen
Na de operatie begint u zo snel mogelijk met bewegen. Dat helpt u om snel te herstellen. U krijgt eerst begeleiding van een verpleegkundige bij het bewegen. Daarna beweegt u zelf. Wanneer u na de operatie terug bent op uw kamer op de verpleegafdeling, mag u proberen op de rand van het bed te gaan zitten. De dagen na de operatie gaat u steeds meer bewegen.Trombose voorkomen
Na de operatie is de kans op trombose hoger. Bij trombose raakt een bloedvat verstopt door een bloedstolsel. Tijdens uw opname krijgt u elke dag een injectie in uw bovenbeen om trombose te voorkomen. Als u weer thuis bent, zet u zelf of een naaste van u de injecties. U heeft de injecties tot 4 weken na de operatie nodig. De verpleegkundige leert u hoe u zelf de injecties kunt zetten.Volg daarnaast deze adviezen om trombose te voorkomen:
- Beweeg regelmatig goed uw armen en benen.
- Trek uw benen regelmatig op.
- Adem goed door, ook al doet dat pijn.
Naar huis
Als alles goed gaat, kunt u de dag na de operatie naar huis. In het begin kunt u thuis niet alles zelf doen. Neem genoeg rust. Ga bijvoorbeeld ’s middags even liggen.
In het begin kunt u thuis niet alles zelf doen. Het kan zijn dat u zich snel moe voelt. Misschien kunt u minder aan dan u verwacht. Uw lichaam geeft aan wat u kunt en wat niet. Luister naar uw lichaam. Stop als u moe wordt en gun uzelf genoeg rust. Ga bijvoorbeeld ‘s middags even liggen.
Tillen
De eerste 6 weken na de operatie mag u niet zwaar tillen. Draag geen kinderen, boodschappentassen of vuilniszakken. Minder zware klusjes kunt u gewoon weer doen.
Douchen en in bad
U mag elke dag douchen. U mag niet in bad of zwemmen in de eerste 6 weken.
Sporten
De eerste 6 weken na de operatie mag u niet sporten.
Fietsen
De eerste 6 weken na de operatie mag u niet fietsen.
Autorijden
De eerste 6 weken na de operatie mag u geen auto besturen.
Geslachtsgemeenschap
De eerste 6 weken na de operatie mag u geen geslachtsgemeenschap hebben.
Tampons
De eerste 6 weken na de operatie mag u geen tampons gebruiken.
Werken
Overleg met uw werkgever en bedrijfsarts over een schema om weer te beginnen met werken.
Gebruik in deze tijd geen tampons. Maandverband mag wel.
Herstel
Het gaat steeds iets beter met uw lichaam. Meestal duurt het herstel een paar maanden. We kunnen niet precies zeggen wanneer u uw dagelijkse activiteiten weer kunt uitvoeren. Waarschijnlijk kunt u na ongeveer 3 maanden de meeste dingen weer doen. Blijf naar uw lichaam luisteren.Medisch maatschappelijk werk
Iedereen gaat op zijn eigen manier om met gevoelens. Sommige mensen hebben behoefte om veel over hun ziekte te praten. Anderen verwerken het liever zelf. Wilt u graag begeleiding bij het verwerken van uw ziekte? Dan kunnen wij u in contact brengen met het medisch maatschappelijk werk van het Erasmus MC. U krijgt dan tijdens uw opname bezoek van een maatschappelijk werker. Dit contact kan doorgaan na uw opname.Leefregels
ConditieIn het begin kunt u thuis niet alles zelf doen. Het kan zijn dat u zich snel moe voelt. Misschien kunt u minder aan dan u verwacht. Uw lichaam geeft aan wat u kunt en wat niet. Luister naar uw lichaam. Stop als u moe wordt en gun uzelf genoeg rust. Ga bijvoorbeeld ‘s middags even liggen.
Tillen
De eerste 6 weken na de operatie mag u niet zwaar tillen. Draag geen kinderen, boodschappentassen of vuilniszakken. Minder zware klusjes kunt u gewoon weer doen.
Douchen en in bad
U mag elke dag douchen. U mag niet in bad of zwemmen in de eerste 6 weken.
Sporten
De eerste 6 weken na de operatie mag u niet sporten.
Fietsen
De eerste 6 weken na de operatie mag u niet fietsen.
Autorijden
De eerste 6 weken na de operatie mag u geen auto besturen.
Geslachtsgemeenschap
De eerste 6 weken na de operatie mag u geen geslachtsgemeenschap hebben.
Tampons
De eerste 6 weken na de operatie mag u geen tampons gebruiken.
Werken
Overleg met uw werkgever en bedrijfsarts over een schema om weer te beginnen met werken.
Afscheiding
U kunt nog wat bloed of bruine afscheiding verliezen. Tot maximaal 2 weken na de operatie mag u bloedverlies hebben. Bruine afscheiding is normaal tot maximaal 6 weken na de operatie.Gebruik in deze tijd geen tampons. Maandverband mag wel.
Nazorg
Afspraak op de polikliniek
Als u naar huis gaat, krijgt u een afspraak mee voor een bezoek op de polikliniek. Het kan ook zijn dat u hiervoor een e-mail krijgt. Deze afspraak is ongeveer 14 dagen na uw operatie.U heeft dan een gesprek met uw gynaecoloog. U krijgt de uitslag van het onderzoek van de patholoog. De patholoog onderzoekt met een microscoop het weefsel dat we tijdens de operatie hebben weggehaald. U hoort tijdens dit gesprek ook of we u nog een keer moeten behandelen (vervolgbehandeling). Vraag uw partner of iemand anders om samen met u naar dit gesprek te gaan.
Controle
Na de operatie komt u regelmatig voor controle op de polikliniek bij de gynaecoloog-oncoloog in het Erasmus MC of in uw eigen ziekenhuis. De plaats van de nacontrole spreken wij met u af.De gynaecoloog bespreekt hoe het met u gaat en doet een algemeen lichamelijk onderzoek en een inwendig onderzoek. In de loop der jaren hoeft u steeds minder vaak op controle te komen. Na elke controleafspraak kunt u uw vragen en problemen bespreken met de oncologieverpleegkundige.
Bijwerkingen en complicaties
Opgeblazen gevoel in de buik
U kunt na de operatie een opgeblazen gevoel in uw buik hebben. Ook kunt u pijn tussen uw schouderbladen hebben. Dat komt doordat we u opereren met een laparoscoop (kijkbuis). Dit komt vaak voor. Meestal verdwijnen deze klachten binnen een paar dagen.Plassen
Na de operatie werkt uw blaas soms anders dan voor de operatie. Plassen kan anders gaan dan u gewend bent.Het kan zijn dat u:
- Af en toe wat urine verliest.
- Vaker op een dag moet plassen.
- Niet goed kunt uitplassen, in de eerste weken tot maanden na de operatie. Om een urineweginfectie te voorkomen, moet u de blaas dan met een slangetje leeg laten lopen. De verpleegkundige leert u hoe u dit doet.
Menstruatie en overgang
Menstrueerde u nog voor de operatie? Dit stopt als uw baarmoeder en/of eierstokken zijn weggehaald.Als u voor de operatie nog niet in de overgang was, kunt u na de operatie overgangsklachten krijgen. Klachten die bij de overgang horen zijn overmatig transpireren, opvliegers en depressieve buien. Dit komt doordat uw lichaam geen hormonen (oestrogeen en progesteron) meer aanmaakt. Als het nodig is, schrijft de gynaecoloog medicijnen voor die de hormonen vervangen (oestrogenen).
Onvruchtbaarheid
Na de operatie kunt u geen kinderen meer krijgen. Voor vrouwen met een kinderwens is dit zwaar. Ook als u al kinderen heeft, kunt u verdriet ervaren omdat het krijgen van een kind definitief niet meer mogelijk is. U kunt hierover praten met uw gynaecoloog.Seksualiteit
Medisch gezien is geslachtsgemeenschap ongeveer 6 weken na de operatie weer mogelijk. Dan zijn de wonden genezen. Maar het kan maanden duren voor u weer plezier beleeft aan vrijen. Vooral uw zin in vrijen kan een lange tijd weg zijn of minder zijn. Uw orgasme kan anders zijn dan voor de operatie. Vooral als u tijdens een orgasme de baarmoeder voelde samentrekken.Het is voor iedere vrouw anders hoe zij seksualiteit ervaart na de operatie. Intimiteit, genegenheid en knuffelen zijn in deze periode erg belangrijk. Het is belangrijk om met uw partner over uw gevoelens te praten. Ook uw partner kan in het begin onzeker zijn. Als u problemen heeft op seksueel gebied (bij het vrijen), kunt u deze bespreken met uw gynaecoloog.
Wanneer contact opnemen?
U neemt direct contact op met de kliniek Gynaecologie als:
- uw wond gaat bloeden
- u plotseling koorts krijgt en uw temperatuur boven de 38,5°C is
- uw wond rood of gezwollen is
Is uw operatie langer dan 6 weken geleden? Dan kunt u contact opnemen met de oncologieverpleegkundige. Kijk voor de telefoonnummers onder het kopje 'Contact'. U kunt ook contact opnemen met uw huisarts.
Vragen
Heeft u vragen na het lezen van deze informatie? Stel deze aan uw gynaecoloog-oncoloog tijdens de controle op de polikliniek. Ook kunt u altijd contact opnemen met de oncologieverpleegkundige.
Wetenschappelijk onderzoek
In het Erasmus MC doen we veel wetenschappelijk onderzoek. Als u in aanmerking komt voor een behandeling die onderdeel is van een wetenschappelijk onderzoek, vertellen wij u hierover op de polikliniek.
U heeft bij uw bezoek op de polikliniek een informatiebrief gekregen over de Gyn Onco Biobank. In deze biobank bewaren we bloed en weefsel (bijvoorbeeld stukjes tumor), dat niet meer nodig is voor uw diagnose of behandeling. Als u toestemming geeft, gebruiken we dit voor wetenschappelijk onderzoek.
Meer informatie over het Familiehuis kunt u vinden op de website www.familiehuis.nl.
Telefoon: (010) 704 11 05.
Mail: familiehuis@erasmusmc.nl
U heeft bij uw bezoek op de polikliniek een informatiebrief gekregen over de Gyn Onco Biobank. In deze biobank bewaren we bloed en weefsel (bijvoorbeeld stukjes tumor), dat niet meer nodig is voor uw diagnose of behandeling. Als u toestemming geeft, gebruiken we dit voor wetenschappelijk onderzoek.
Patiëntinformatiecentrum Oncologie (PATIO)
Het patiëntinformatiecentrum is er voor iedereen die met kanker te maken krijgt, als patiënt of naaste. Het informatiecentrum bevindt zich aan de Zimmermanweg en is geopend van maandag t/m vrijdag van 8.00 - 16.30 uur. Telefoon: (010) 704 12 02. Mail: patio@erasmusmc.nl Voor alle mogelijkheden en activiteiten: www.erasmusmc.nl/kankerinstituut/patio. Kijkt u ook eens naar het ervaringsverhaal van Joris:Familiehuis
In het Familiehuis kunnen partners en familieleden van patiënten logeren gedurende de periode van behandeling. In het Familiehuis beschikken zij (voor een relatief kleine eigen bijdrage) over een eigen gastenkamer met badkamer. Ook kunnen ze gebruikmaken van de gemeenschappelijke faciliteiten zoals als een keuken, eetkamer en woonkamer. Het huis geeft zowel de zieke als logerende familieleden de rust van het dichtbij elkaar kunnen zijn.Meer informatie over het Familiehuis kunt u vinden op de website www.familiehuis.nl.
Telefoon: (010) 704 11 05.
Mail: familiehuis@erasmusmc.nl
Meer informatie
Kanker.nl Informatieplatform en sociaal netwerk voor (ex-)patiënten en naasten
(0800) 022 66 22
contact@kanker.nl
www.kanker.nl
Stichting OLIJF, Netwerk van vrouwen met gynaecologische kanker, Postbus 1478, 1000 BL
Amsterdam
(020) 303 92 92
olijf@olijf.nl
www.olijf.nl
Nederlandse Kankerbestrijding (KWF), Sophialaan 8, 1075 BR Amsterdam
(0800) 022 66 22 Hulp- en informatielijn
www.kwf.nl
Nederlandse Lymfoedeem Netwerk, Postbus 723, 2003 RS Haarlem
info@lymfoedeem.nl
www.lymfoedeem.nl
IPSO Instellingen PsychoSociale Oncologie (inloophuizen), Bunuellaan 1, 1325 PP Almere
(06) 38 82 35 97
info@ipso.nl
www.ipso.nl
Stichting OOK (Optimale Ondersteuning bij Kanker), Maasstadweg 90, 3079 DZ Rotterdam
(010) 292 36 10
info@stichting-ook.nl
www.stichting-ook.nl
NVFL (Nederlandse vereniging van fysio- en lymfoedeemtherapeuten)
www.nvfl.nl
(0800) 022 66 22
contact@kanker.nl
www.kanker.nl
Stichting OLIJF, Netwerk van vrouwen met gynaecologische kanker, Postbus 1478, 1000 BL
Amsterdam
(020) 303 92 92
olijf@olijf.nl
www.olijf.nl
Nederlandse Kankerbestrijding (KWF), Sophialaan 8, 1075 BR Amsterdam
(0800) 022 66 22 Hulp- en informatielijn
www.kwf.nl
Nederlandse Lymfoedeem Netwerk, Postbus 723, 2003 RS Haarlem
info@lymfoedeem.nl
www.lymfoedeem.nl
IPSO Instellingen PsychoSociale Oncologie (inloophuizen), Bunuellaan 1, 1325 PP Almere
(06) 38 82 35 97
info@ipso.nl
www.ipso.nl
Stichting OOK (Optimale Ondersteuning bij Kanker), Maasstadweg 90, 3079 DZ Rotterdam
(010) 292 36 10
info@stichting-ook.nl
www.stichting-ook.nl
NVFL (Nederlandse vereniging van fysio- en lymfoedeemtherapeuten)
www.nvfl.nl
Contact
- Kliniek Gynaecologie: (010) 703 33 46
- Polikliniek Gynaecologische oncologie: (010) 704 02 51
- Oncologieverpleegkundige/casemanager: (010) 703 14 20
- Erasmus MC:(010) 704 07 04